- Autors Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:01.
- Pēdējoreiz modificēts 2025-11-02 20:14.
Roku osteoartrīts: cēloņi, simptomi, ārstēšana
Raksta saturs:
- Iemesli DOA attīstībai
-
Simptomi
- Heberdena mezgliņi
- Bušāra mezgli
- Rhizartroze
- Diagnostika
- Roku osteoartrīta ārstēšana
- Profilakse
- Video
Roku osteoartrīts ir viens no visbiežāk sastopamajiem locītavu bojājumu veidiem. Deformējošs osteoartrīts (DOA) ir visizplatītākā locītavu skrimšļa slimība, kas galvenokārt rodas gados vecākiem un seniliem cilvēkiem. Slimība tiek novērota 10-15% no kopējā iedzīvotāju skaita, pusei gadījumu tā tiek diagnosticēta cilvēkiem, kas vecāki par 60 gadiem.
Roku osteoartrīts biežāk sastopams gados vecākiem cilvēkiem
Locītavu bojājumus raksturo distrofiskas un deģeneratīvas izmaiņas, kas izraisa skrimšļa disfunkciju, tā struktūru un darbību. Slimība ieņem pirmo vietu starp reimatoloģiskām patoloģijām, veidojot 60-70%. Visbiežāk osteoartrīts ietekmē starpfalangu locītavas rokās, gūžas, ceļa, potītes locītavās utt.
Roku osteoartrīts ir progresējoša slimība, kas neizbēgami izraisa visu locītavas sastāvdaļu bojājumus: sinoviālās membrānas, sinoviālo šķidrumu, skrimšļus, kaulu subhondrālās zonas, saites, kapsulas, periartikulāros muskuļus.
Viens no pirmajiem simptomiem ir sāpes, kas palielinās līdz ar patoloģijas progresēšanu pēdējās stadijās, nepārtraukti traucējot pacientu pat naktī. Tad pievienojas ekstremitātes deformācija locītavu zonā, parādās specifiski Heberdena un Bušāra mezgli, rīta stīvums un tiek traucēta motora aktivitāte.
Iemesli DOA attīstībai
Atkarībā no etioloģiskā faktora DOA tiek sadalīts primārajā un sekundārajā.

Sekundārs osteoartrīts var rasties iepriekšēju plaukstas locītavas ievainojumu dēļ
Primārajā (kriptogēnā) DOA slimības rašanās cēloņi nav pilnībā izprotami, tomēr ir zināms, ka šo formu raksturo visbiežāk bojājumi roku distālajās un proksimālajās starpfalangu locītavās ar specifisku Heberdena un Bušāra mezglu parādīšanos.
Sekundārā DOA attīstās vairāku iemeslu dēļ, tostarp:
- traumas, piemēram, izmežģīta vai salauzta plaukstas locītava;
- iepriekšējās ķirurģiskās iejaukšanās;
- locītavu displāzija;
- iekaisuma procesi locītavā (autoimūna, baktēriju, parazītu vai vīrusu etioloģija).
Tie ietver iedzimtu 2. tipa kolagēna mutāciju, locītavu displāziju, iedzimtu metabolisma patoloģiju vai skrimšļa audu struktūru utt.
Šie nosacījumi var palielināt DOA attīstības risku:
- dismetaboliski un dishormonāli stāvokļi, kas izjauc trofismu, asins piegādi un audu inervāciju (piemēram, cukura diabēts, vairogdziedzera un parathormona dziedzeru patoloģijas, postmenopauzes periods, podagra, hemohromatoze utt.);
- hipotermija;
- palielināta slodze uz rokām utt.
Simptomi
Sāpju sindroms, kas signalizē par patoloģiju locītavā, parādās kā viens no pirmajiem simptomiem, kam raksturīga dažāda intensitāte un mehānisms atkarībā no smaguma pakāpes.
Roku DOA ir vairāki sāpju veidi:
| Sāpju sindroma veids | Apraksts |
| Mehāniskas sāpes | Visbiežāk tas notiek fiziskas slodzes laikā un nomierinās miera stāvoklī, parasti nakts miega laikā. Mehāniskais sāpju veids šķiet viens no pirmajiem un norāda uz skrimšļa un kaulu subhondrālo struktūru amortizācijas spējas samazināšanos |
| Nepārtrauktas blāvas nakts sāpes | Tas notiek vēnu stāzes un intraosseous spiediena palielināšanās dēļ. Šis skats parasti parādās nakts pirmajā pusē. |
| Sākuma sāpes | Īstermiņa, kas ilgst ne vairāk kā 15-20 minūtes, rodas pēc atpūtas un pazūd fiziskās aktivitātes laikā. Šāda veida sāpju mehānisms ir saistīts ar locītavu peles klātbūtni (detritus - skrimšļa un kaulu iznīcināšanas fragmenti, kas nogulsnējas uz locītavu virsmas). Pirmajās kustībās detrīts tiek iestumts locītavu maisa pagriezienos, kas ir saistīts ar sāpju pārtraukšanu |
| Pastāvīgas sāpes | To izraisa reaktīvā sinovīta attīstība - asovisks sinoviālās membrānas iekaisums un tuvējo muskuļu spazmas |
Slimībai progresējot, pievienojas rīta stīvums, mazo locītavu deformācija un to mobilitātes ierobežošana.
Rīta stīvums tiek definēts kā aktīvu un pasīvu kustību neiespējamība locītavā, ko izraisa sinoviālās membrānas iekaisums, skrimšļa elastības samazināšanās, kas izraisa nepieciešamību sākt kustības, lai atjaunotu motora aktivitāti. Rīta stīvuma ilgums nosaka procesa smagumu.
Heberdena mezgliņi
Heberdena mezgli ir roku starpfalango locītavu DOA patognomoniski simptomi. Tos attēlo marginālie osteofīti, kas deformē artikulāciju, sākot no rīsu grauda līdz mazam zirnim. Uz distālo starpfalango locītavu muguras un sānu virsmām veidojas mezgliņi - tie, kas lokalizēti vistuvāk nagu plāksnei.
Heberdena mezglu veidošanos papildina spilgts klīniskais attēls:
- raksturīgs pulsējošs sāpju sindroms;
- pietūkums un apsārtums skartās locītavas zonā.
Tomēr trešdaļai pacientu ir asimptomātiska progresēšana. Pusei gadījumu slimības sākumu papildina saasināšanās periods, kurā mezglu zonā parādās intensīvas pulsējošas sāpes.
Āda virs mezgliem kļūst plānāka un plīst ar skaidru šķidrumu, kas izplūst, kā rezultātā mazāk sāp. Dažos gadījumos izrāviens nenotiek, kā rezultātā sāpes ilgst vairākas nedēļas vai mēnešus, pēc tam simptomi samazinās vai pilnībā izzūd, mezgli kļūst blīvāki un nesāpīgi. Heberdena mezgli neizbēgami noved pie locītavu deformācijas un stīvuma.
Bušāra mezgli
Bušāra mezgli ir vēl viens patognomonisks simptoms pirkstu artrozei. No Heberdena mezgliņiem tie atšķiras ar lokalizāciju un procesa gaitu. Bušāra mezgli ir izveidoti vidējo starpfalangu locītavu reģionā (otrais no nagu plāksnes) un ietekmē to sānu virsmas. Tas noved pie patoloģiskā procesā iesaistīto pirkstu īpašas fusiformas formas veidošanās.
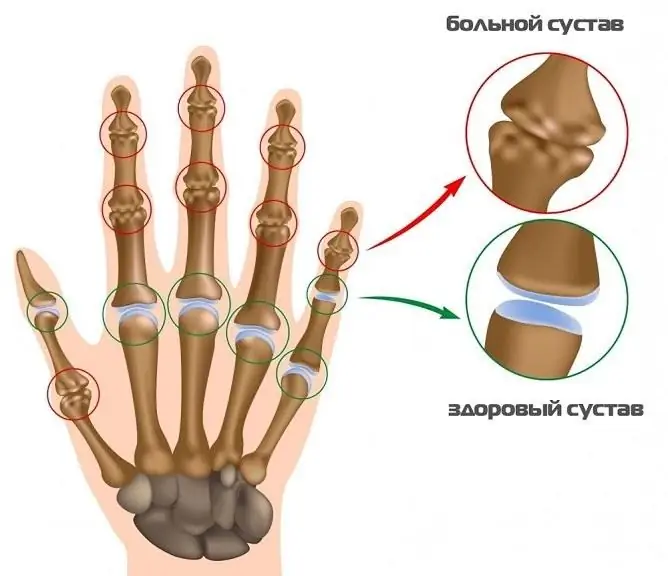
Pakāpeniska locītavu deformācija izraisa smagu simptomu parādīšanos
Saskaņā ar klīnisko gaitu Bušāra mezgliņi no Heberdena mezgliņiem atšķiras ar mazāk izteiktiem simptomiem. Progresēšana notiek pakāpeniski ar vieglām sāpēm, bet process noved arī pie locītavas deformācijas un stīvuma.
Rhizartroze
Ar poliosteoartrītu var būt iesaistītas īkšķa locītavas. Īkšķa osteoartrītu sauc par rizartrozi.
Diagnostika
Diagnostika balstās uz klīnisko ainu, pacienta sūdzībām un laboratorijas un instrumentālo pētījumu rezultātiem.

Lai apstiprinātu diagnozi, tiek veikti instrumentālie pētījumi.
Roku osteoartrīta diagnosticēšanai ir trīs diagnostikas kritēriji:
- sāpes, stīvums vai stīvums jūsu rokās pēdējā mēneša laikā;
- divu vai vairāku locītavu blīvs sabiezējums (II un III distālais starpfalangāls, II un III proksimālais starpfalangāls, abu roku karpometakarpālās locītavas);
- edematozo metakarpofalangeālo locītavu skaits ir mazāks par trim.
Varbūt rentgena izmeklēšanas, skaitļotās un magnētiskās rezonanses attēlveidošanas iecelšana (pēdējās divas diagnostikas metodes tiek izmantotas ārkārtīgi reti).
Rokas rentgens vizualizē kaulu struktūru stāvokli, locītavu telpu, osteofītu klātbūtni. Rentgena attēls ļauj netieši novērtēt skrimšļa stāvokli.
Roku osteoartrīta ārstēšana
Ārstēšana tiek veikta ambulatori, visaptveroši, konservatīvi.
Tiek izmantotas fizioterapeitiskās metodes, fizioterapijas vingrinājumi, farmakoloģiskie līdzekļi, diētas terapija. Tradicionālās ārstēšanas metodes to neefektivitātes dēļ tiek izmantotas reti.
| Ārstēšanas veids | Metodes |
| Fizioterapija | Fonoforēze, jonoforēze, balneoterapija, sulfīda, radona vannas, gaismas terapija, elektromiostimulācija, ultraskaņas terapija, diatermija, krioterapija, vingrošanas terapija (terapeitiskie vingrinājumi), masāža |
| Diētas terapija | Diēta, kuras mērķis ir svara zudums, endokrīno un vielmaiņas traucējumu normalizēšana |
| Farmakoterapija |
NPL - nesteroīdie pretiekaisuma līdzekļi - tiek izmantoti, lai mazinātu sāpes, pietūkumu. Paracetamols, diklofenaks, ibuprofēns, nimesulīds, ketorolaks, meloksikāms, celekoksibs utt. Hondroprotektori - lieto agrīnā stadijā (hondroitīna sulfāts, glikozamīns). Zāļu darbība ir vērsta uz bojātā skrimšļa atjaunošanu |
| Intraartikulāras injekcijas |
Glikokortikoīdu (hormonālo zāļu) ieviešana: samazina intraartikulārā iekaisuma smagumu un mazina sāpes. Ir zināms, ka glikokortikoīdi negatīvi ietekmē skrimšļus, tāpēc metodi izmanto ārkārtējos gadījumos, kad NSPL nepietiekami parāda savu iedarbību Hialuronskābes injekcija: atvieglo procesu |
Profilakse
Roku osteoartrīta profilakse nav specifiska.
Ieteicams:
- dozēt fiziskās aktivitātes, izvairoties no ilgstošas statiskas un mehāniskas locītavu pārslodzes;
- mēģiniet izvairīties no ievainojumiem;
- savlaicīgi diagnosticēt un labot iedzimtas muskuļu un skeleta sistēmas anomālijas;
- normalizēt lieko ķermeņa svaru.
Video
Piedāvājam apskatīt videoklipu par raksta tēmu.

Anna Kozlova Medicīnas žurnāliste Par autoru
Izglītība: Rostovas Valsts medicīnas universitāte, specialitāte "Vispārējā medicīna".
Atradāt kļūdu tekstā? Atlasiet to un nospiediet Ctrl + Enter.






