- Autors Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Pēdējoreiz modificēts 2025-11-02 20:14.
Miokarda infarkta stadijas: akūta, subakūta, cicatricial
Raksta saturs:
-
Miokarda infarkta stadijas
- Pirmā, akūtākā vai išēmijas stadija
- Otrkārt, miokarda infarkta akūta stadija
- Miokarda infarkta trešā, subakūtā stadija
- 4. posms - cicatricial
- Sirdslēkmes attīstības mehānisms
- Simptomi
- Sirdslēkmes diagnostika
- Ārstēšana dažādos sirdslēkmes posmos
- Video
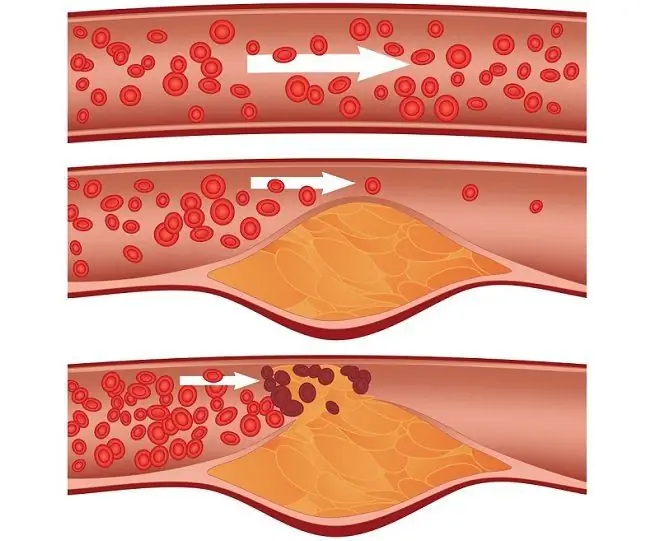
Miokarda infarkta stadijas, neraugoties uz straujo procesa attīstību, ir svarīgas, lai noteiktu pirmās palīdzības sniegšanu, kavētu komplikāciju ārstēšanu un novēršanu. Miokarda infarkts ir akūts sirds muskuļa cirkulācijas pārkāpums, kas izraisa tā bojājumus. Kad trauks, kas baro noteiktu sirds laukumu, spazmas rezultātā tiek aizsērējis, iznīcināts vai sašaurināts, sirds muskulī rodas akūts skābekļa trūkums (un sirds ir cilvēka enerģiju visvairāk patērējošais orgāns), kā rezultātā šīs zonas audi iet bojā - veidojas nekroze.

Ir svarīgi, lai medicīniskā aprūpe tiktu nodrošināta miokarda infarkta sākuma stadijā
Miokarda infarkta stadijas
Kaitējums attīstās secīgi, vairākos posmos. Tā kā imūnsistēma netieši iedarbojas uz audiem, izmantojot bioloģiskos raidītājus, ārstiem ir zināms laiks, lai palīdzētu izvairīties no miokarda šūnu nāves vai vismaz mazinātu bojājumus.
Pirmā, akūtākā vai išēmijas stadija
Tas ir ļoti īss, bet vislabvēlīgākais pirmās palīdzības sniegšanas periods. Tās ilgums ir vidēji 5 stundas no uzbrukuma sākuma, taču ir diezgan grūti skaidri noteikt stenokardijas pārejas brīdi uz sirdslēkmi, un kompensācijas laiks ir individuāls, tāpēc ir iespējamas diezgan plašas svārstības. Pirmā posma patoloģiskā anatomija sastāv no nekrozes primārās zonas veidošanās akūtu asinsrites traucējumu dēļ, un šī uzmanība vēlāk turpinās paplašināties. Jau šajā posmā parādās pirmās klīniskās izpausmes - akūtas sāpes krūtīs, vājums, trīce, tahikardija. Diemžēl ļoti bieži pacienti nevar definēt šo stāvokli kā sirdslēkmi, nepiešķir tam nozīmi, mēģina to ignorēt un cieš no bīstamām komplikācijām.
Otrkārt, miokarda infarkta akūta stadija
Šim posmam raksturīga nekrozes zonas paplašināšanās tik daudz, ka šīs sirds muskuļa zonas zaudēšana izraisa sirds mazspēju, sistēmiskus asinsrites traucējumus. Tas var ilgt līdz 14 dienām. Ja tiek nodrošināta atbilstoša medicīniskā aprūpe, šo posmu var arī kompensēt, lai apturētu audu iznīcināšanu. Šūnu skaits, kas mirst akūtā stadijā, ietekmēs novēloto komplikāciju izskatu un raksturu. Tieši šajā periodā var attīstīties kardiogēns šoks un reperfūzijas sindroms - divas bīstamas agrīnas komplikācijas. Kardiogēns šoks rodas, kad samazinās sirdsdarbība un perifēro asinsvadu pretestība neļauj asinīm efektīvi sūknēties. Reperfūzijas sindroms attīstās, pārmērīgi lietojot fibrinolītiskos līdzekļus - pēc tam pēc ilgstošas išēmijas šūnas pēkšņi atgriežas darbā un oksidēto radikāļu ietekmē tiek sabojātas.
Miokarda infarkta trešā, subakūtā stadija
Tas ir ūdensšķirtnes brīdis slimības gaitā. Tas ilgst no divām nedēļām līdz mēnesim, šajā laikā nekrobiozes šūnās (robeža starp dzīvību un nāvi) esošajām šūnām joprojām ir iespēja atgriezties darbā, ja apstākļi ir labvēlīgi atveseļošanai. Šo periodu raksturo imūnā atbilde uz aseptisku iekaisumu. No šī brīža var attīstīties Dresslera sindroms - autoimūna slimība, kurai raksturīga imūnās šūnas miokarda bojājums. Ja rezultāts ir pozitīvs, nekrofisko zonu absorbē makrofāgi, un sabrukšanas produkti tiek metabolizēti. Iegūtais defekts sāk aizpildīt saistaudus, veidojot rētu.
4. posms - cicatricial
Miokarda infarkta pēdējās stadijas ilgums ir vairāk nekā divi mēneši. Šajā fāzē saistaudi pilnībā aizstāj iznīcināto zonu. Tomēr, tā kā šie audi ir tikai ķermeņa "cements", tie nespēj pārņemt sirds muskuļa funkcijas. Rezultātā izspiešanas spēks vājinās, tiek novēroti ritma un vadīšanas traucējumi. Pie augsta spiediena rētaudi stiepjas, sirds paplašinās, sirds siena kļūst plānāka un var pārsprāgt. Tomēr adekvāta atbalstoša terapija ļauj to novērst, un kaitīgo līdzekļu neesamība šajā posmā pacientiem dod cerību uz labvēlīgu iznākumu.
Dažreiz fāzes izkrīt vai pāriet vienā otrā, tāpēc nav iespējams nošķirt konkrētu sirdslēkmes stadiju. Lai uzzinātu, kurš posms notiek, un pēc tam pielāgotu ārstēšanu, instrumentālā diagnostika ļaus.
Sirdslēkmes attīstības mehānisms
Miokarda infarkts ir viena no visbiežāk sastopamajām un vienlaikus visbīstamākajām sirds un asinsvadu sistēmas slimībām. To raksturo augsta mirstība, no kurām lielākā daļa notiek sirds muskuļa skābekļa bada (išēmijas) uzbrukuma pirmajās stundās. Nekrotiskās izmaiņas ir neatgriezeniskas, bet notiek dažu stundu laikā.

Stress ir viens no miokarda infarkta izraisītājiem
Daudzi faktori ietekmē sirds un asinsvadu sistēmu, palielinot sirdslēkmes risku. Tā ir smēķēšana, nesabalansēta diēta ar daudz transtaukskābju un ogļhidrātu, fiziska neaktivitāte, cukura diabēts, neveselīgs dzīvesveids, nakts darbs, stresa ietekme un daudzi citi. Ir tikai daži iemesli, kas tieši izraisa išēmiju - koronāro asinsvadu spazmas, kas piegādā sirdi (akūta asinsvadu nepietiekamība), to bloķēšana ar aterosklerozes plāksni vai trombu, kritiska miokarda uztura vajadzību palielināšanās (piemēram, smagas fiziskas slodzes, stresa laikā), trauka sienas bojājums ar tā sekojošo plīsumu.
Sirds kādu laiku spēj kompensēt išēmiju kardiomiocītu (sirds muskuļa šūnu) iekšienē uzkrāto barības vielu dēļ, bet rezerves pēc dažām minūtēm tiek izsmeltas, pēc tam šūnas mirst. Nekrozes zona nevar funkcionāli piedalīties muskuļu orgāna darbā, ap to rodas aseptisks iekaisums, un pievienojas sistēmiska imūnā atbilde uz bojājumiem. Ja palīdzība netiek sniegta īstajā laikā, sirdslēkmes zona turpinās paplašināties.
Simptomi
Slimības simptomi ir dažādi, taču ir vairākas pazīmes, kurām, visticamāk, ir sirdslēkme. Pirmkārt, tās ir sirds sāpes, kas izstaro roku, pirkstu, žokļu, starp lāpstiņām.
Diagnostikas kritērijs ir kontrakcijas, vadoša, ritmu veidojoša sirdsdarbības pārkāpums vadošās sistēmas bojājumu dēļ - pacients izjūt spēcīgu sirds trīci, tās apstāšanos (darba pārtraukumus), neregulāras ritmas ar dažādiem intervāliem. Tiek novēroti arī sistēmiski efekti - svīšana, reibonis, vājums, trīce. Ja slimība strauji progresē, sirds mazspējas dēļ tiek pievienots elpas trūkums. Var novērot sirdslēkmes garīgās izpausmes - bailes no nāves, trauksmi, miega traucējumus, aizdomīgumu un citas.
Dažreiz klasiskie simptomi nav izteikti, un dažreiz parādās netipiskas pazīmes. Tad viņi runā par netipiskām miokarda infarkta formām:
- vēdera - tās izpausmēs tas atgādina peritonītu ar akūtu vēdera sindromu (intensīvas sāpes epigastrālajā reģionā, dedzinoša sajūta, slikta dūša);
- smadzenes - rodas reiboņa, apziņas apmākšanās, neiroloģisko pazīmju attīstības formā;
- perifēra - sāpes atrodas tālu no avota un lokalizējas pirkstu, kakla, iegurņa, kāju galos;
- nesāpīga vai oligosimptomātiska forma - parasti rodas pacientiem ar cukura diabētu.
Anatomiski izšķir vairākus sirdslēkmes veidus, no kuriem katrs bojā dažādas sirds membrānas. Transmurālais infarkts ietekmē visus slāņus - veidojas liels bojājumu laukums, lielā mērā cieš sirds funkcija. Diemžēl arī šī suga pārsvarā izraisa miokarda infarktu.
Iekšējam infarktam ir ierobežota lokalizācija un labvēlīgāka gaita. Bojājuma zona atrodas sirds sienas biezumā, bet nesasniedz ārējo epikardu un iekšējo endokardu. Ar subendokarda infarktu bojājums tiek lokalizēts tūlīt zem sirds iekšējā apvalka un ar subepikarda infarktu - zem ārējā.
Atkarībā no bojājuma pakāpes un nekrotiskā procesa īpašībām izšķir arī liela un maza fokusa infarktu. Liela fokusa elektrokardiogrammā ir raksturīgas pazīmes, proti, patoloģisks Q vilnis, tāpēc lielu fokālu sauc par Q infarktu, un mazo fokālo - nav Q infarktu. Bojātā laukuma lielums ir atkarīgs no artērijas kalibra, kas izkritusi no cirkulācijas. Ja asins plūsma lielajā koronārajā artērijā ir bloķēta, rodas liela fokusa infarkts un, ja gala filiāle ir maza fokusa. Neliels fokālais infarkts var gandrīz neizpausties klīniski, šajā gadījumā pacienti to pārnes uz kājām, un rēta pēc izmaiņām tiek atklāta pavisam nejauši. Tomēr arī šajā gadījumā sirdsdarbība ievērojami cieš.
Sirdslēkmes diagnostika
Vissvarīgākā sirdslēkmes diagnosticēšanas metode ir EKG (elektrokardiogramma), kas ir viegli pieejama un kuru var veikt ātrās palīdzības automašīnā, lai identificētu bojājuma veidu un vietu. Pēc sirds elektriskās aktivitātes izmaiņām var spriest par visiem sirdslēkmes parametriem - sākot no fokusa lieluma līdz ilgumam.

Nelielus sirds muskuļa fokālos bojājumus sauc par ne-Q-infarktu
Pirmajam posmam raksturīgs ST segmenta pacēlums (pacēlums), kas norāda uz smagu išēmiju. Segments paceļas tik daudz, ka saplūst ar T viļņu, kura pieaugums norāda uz miokarda bojājumiem.
Miokarda infarkta otrajā, akūtajā stadijā parādās patoloģisks dziļais Q vilnis, kas var pārvērsties par tikko pamanāmu R (tas ir samazinājies sirds kambaru vadītspējas pasliktināšanās dēļ), vai arī var to izlaist un doties tieši uz ST. Tieši pēc patoloģiskā Q dziļuma izšķir Q-infarktu un ne-Q-infarktu.
Nākamajos divos posmos parādās un pēc tam pazūd dziļais T - tā normalizēšanās, kā arī augsta ST atgriešanās izolīnā norāda uz fibrozi, bojājuma aizstāšanu ar saistaudiem. Visas izmaiņas EKG pakāpeniski tiek izlīdzinātas, tikai R uz ilgu laiku iegūs nepieciešamo potenciālu, taču vairumā gadījumu tas nekad neatgriežas pie sava pirmsinfarkta rādītāja - sirds muskuļa kontraktilitāti ir grūti atjaunot pēc akūtas išēmijas.
Svarīgs diagnostikas rādītājs ir asins analīze, vispārēja un bioķīmiska. Vispārējā (klīniskā) analīze ļauj redzēt izmaiņas, kas raksturīgas sistēmiskai iekaisuma reakcijai - leikocītu skaita palielināšanās, ESR palielināšanās. Bioķīmiskajā analīzē mēra sirds audiem raksturīgo enzīmu līmeni. Sirdslēkmei raksturīgie rādītāji ietver MV frakcijas, LDH (laktāta dehidrogenāzes) 1 un 5 CPK (kreatīna fosfokināzes) līmeņa paaugstināšanos, transamināžu līmeņa izmaiņas.
Ehokardiogrāfija ir izšķirošais izmeklējums, lai noskaidrotu izmaiņas hemodinamikā sirdī pēc traumas. Tas ļauj vizualizēt asins plūsmu, nekrozi vai fibrozi.

Sirds ultraskaņa vai ehokardiogrāfija ļauj detalizēti izpētīt koronāro asinsriti un skarto zonu
Ārstēšana dažādos sirdslēkmes posmos
Sākotnējos posmos ārstēšana ir vērsta uz sirds muskuļa saņemto bojājumu mazināšanu. Šim nolūkam tiek ieviestas zāles, kas izšķīdina trombu un novērš trombocītu agregāciju, tas ir, salipšanu. Izmanto arī zāles, kas palielina miokarda izturību hipoksiskos apstākļos, un vazodilatatorus, lai palielinātu koronāro artēriju lūmenu. Sāpju sindromu aptur narkotiskie pretsāpju līdzekļi.
Vēlākajos posmos ir nepieciešams kontrolēt pacienta diurēzi, turklāt tiek izmantoti vazoprotektori un dažāda veida membrānas stabilizatori. Sirds mazspēju zināmā mērā kompensē kardiotoniskās zāles.
Nākotnē tiek veikta sirds rehabilitācija un atbalstoša terapija.
Video
Piedāvājam apskatīt videoklipu par raksta tēmu.

Ņikita Gaidukovs Par autoru
Izglītība: Medicīnas fakultātes Nr. 1 4. kursa students, specializējies vispārējā medicīnā, vārdā nosaukta Vinnitsa Nacionālā medicīnas universitāte N. I. Pirogovs.
Darba pieredze: Tjačovas 1. reģionālās slimnīcas kardioloģijas nodaļas medmāsa, ģenētiķis / molekulārais biologs VNMU Polimerāzes ķēdes reakcijas laboratorijā N. I. Pirogovs.
Atradāt kļūdu tekstā? Atlasiet to un nospiediet Ctrl + Enter.