- Autors Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Pēdējoreiz modificēts 2025-11-02 20:14.
Prostatas hiperplāzija
Raksta saturs:
- Cēloņi un riska faktori
- Slimības formas
- Slimības stadijas
- Prostatas hiperplāzijas simptomi
- Diagnostika
- Prostatas hiperplāzijas ārstēšana
- Iespējamās komplikācijas un sekas
- Prognoze
- Profilakse
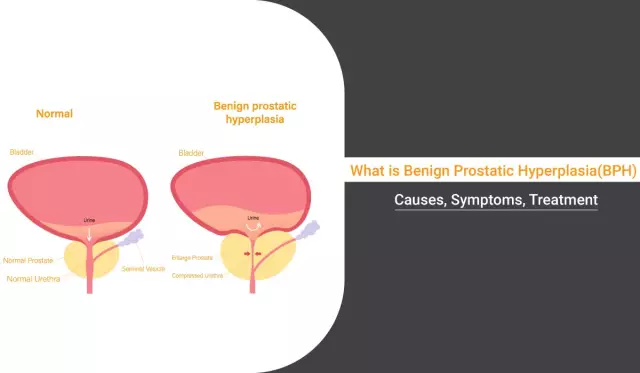
Prostatas dziedzera hiperplāzija (prostatas adenoma) ir izplatīta uroloģiska slimība, kurā proliferējas prostatas šūnu elementi, kas izraisa urīnizvadkanāla saspiešanu un rezultātā urinēšanas traucējumus. Jaunveidojums attīstās no stroma komponenta vai no dziedzera epitēlija.

Avots: radikal.ru
Visbiežāk slimība tiek diagnosticēta 40-50 gadu vecumā. Saskaņā ar statistiku līdz 25% vīriešu, kas vecāki par 50 gadiem, ir prostatas hiperplāzijas simptomi, 65 gadu vecumā šī slimība ir sastopama 50% vīriešu, bet vecāka gadagājuma vecumā - aptuveni 85% vīriešu.
Prostatas dziedzeris (priekšdziedzeris) ir nepāra un no androgēniem atkarīgs ārējās sekrēcijas cauruļveida-alveolārais dziedzeris, kas atrodas zem urīnpūšļa, caur to iet urīnizvadkanāla sākotnējā daļa - priekšdziedzeris apļveida aptver urīnizvadkanāla kaklu un tā tuvāko daļu. Dziedzera izvadkanāli atveras urīnizvadkanālā. Prostata nonāk saskarē ar iegurņa diafragmu, taisnās zarnas ampulu.
Prostatas darbību kontrolē androgēni, estrogēni, steroīdu hormoni un hipofīzes hormoni. Sekrēcija, ko rada prostata, izdalās ejakulācijas laikā, piedaloties spermas sašķidrināšanā.
Prostatas dziedzeri veido paši dziedzeru audi, kā arī muskuļi un saistaudi. Hiperplāzijas process, t.i., patoloģiska proliferācija, parasti sākas prostatas dziedzera pārejošajā zonā, pēc kura notiek mezglu policentriska augšana, kam seko dziedzera tilpuma un masas palielināšanās. Audzēja lieluma palielināšanās noved pie prostatas audu pārvietošanās uz āru, izaugsme ir iespējama gan taisnās zarnas, gan urīnpūšļa virzienā.
Parasti prostatas dziedzeris netraucē urinēšanas procesu un urīnizvadkanāla darbību kopumā, jo, kaut arī tā atrodas ap aizmugurējo urīnizvadkanālu, tā to neizspiež. Attīstoties prostatas hiperplāzijai, prostatas urīnizvadkanāla tiek saspiesta, tās lūmenis sašaurinās, apgrūtinot urīna plūsmu.
Cēloņi un riska faktori
Viens no galvenajiem prostatas hiperplāzijas cēloņiem ir iedzimta nosliece. Slimības iespējamība ievērojami palielinās tuvu radinieku klātbūtnē, kas cieš no prostatas hiperplāzijas.
Turklāt riska faktori ietver:
- izmaiņas hormonālajā līmenī (galvenokārt līdzsvara pārkāpums starp androgēniem un estrogēniem);
- vielmaiņas traucējumi;
- uroģenitālā trakta infekcijas un iekaisuma procesi;
- paaugstināts vecums;
- fizisko aktivitāšu trūkums, īpaši mazkustīgs dzīvesveids, kas veicina sastrēgumus mazajā iegurnī;
- hipotermija;
- slikti ieradumi;
- neatbilstošs uzturs (augsts tauku un gaļas pārtikas saturs uzturā ar nepietiekamu augu šķiedru daudzumu);
- nelabvēlīgu vides faktoru iedarbība.
Slimības formas
Atkarībā no augšanas virziena prostatas hiperplāzija tiek sadalīta:
- subbubble (jaunveidojums aug taisnās zarnas virzienā);
- intravesical (audzējs aug pret urīnpūsli);
- retrotrigonāls (jaunveidojums ir lokalizēts zem urīnpūšļa trīsstūra);
- multifokāls.
Pēc morfoloģiskā principa prostatas hiperplāziju klasificē dziedzeru, šķiedru, miomatozā un jauktā veidā.
Slimības stadijas
Prostatas hiperplāzijas klīniskajā attēlā atkarībā no uroģenitālā trakta orgānu un struktūru stāvokļa izšķir šādus posmus:
- Kompensācija. To raksturo kompensēta urīnpūšļa detrusora hipertrofija, kas nodrošina pilnīgu urīna evakuāciju, nieru un urīnceļu darbībā nav traucējumu.
- Subkompensācija. Distrofisku izmaiņu klātbūtne detrusorā, atlikušā urīna pazīmes, dizuriskais sindroms, pavājināta nieru funkcija.
- Dekompensācija. Pūšļa detrusora funkcijas traucējumi, urēmijas klātbūtne, nieru mazspējas saasināšanās, piespiedu urīna izdalīšanās.
Prostatas hiperplāzijas simptomi
Slimība attīstās pakāpeniski. Prostatas hiperplāzijas simptomu smagums ir atkarīgs no stadijas.
Audzēja procesa agrīnās stadijas galvenās pazīmes ir bieža urinēšana, nokturija. Prostatas dziedzeris ir palielināts, tā robežas ir skaidri noteiktas, konsistence ir blīva-elastīga, urīna plūsma urinēšanas laikā ir normāla vai nedaudz gausa. Prostatas palpācija ir nesāpīga, vidējā rieva ir labi palpēta. Pūslis ir pilnībā iztukšots. Šī posma ilgums ir 1-3 gadi.
Subkompensācijas stadijā ir izteiktāka saspiešana ar urīnizvadkanāla neoplazmu, raksturīga atlikušā urīna klātbūtne, urīnpūšļa sieniņu sabiezēšana. Pacienti sūdzas par nepietiekamas urīnpūšļa iztukšošanās sajūtu pēc urinēšanas, dažreiz par piespiedu neliela urīna daudzuma izdalīšanos (noplūdi). Var parādīties hroniskas nieru mazspējas pazīmes. Urinējot, urinējot, izdalās mazās porcijās, tas var būt duļķains un satur asiņu piejaukumu. Stagnācijas dēļ urīnpūslī var veidoties akmeņi.
Dekompensētajā slimības stadijā izdalītā urīna daudzums ir nenozīmīgs, urīnu var izvadīt pa pilienam, tas ir duļķains, ar asiņu piejaukumu (sarūsējusi krāsa). Pūšļa izspiešana notiek ar lielu daudzumu atlikušā urīna.
Prostatas hiperplāzijas simptomi vēlākajos posmos ir svara zudums, sausuma sajūta mutē, amonjaka smarža izelpotajā gaisā, apetītes zudums, anēmija un aizcietējums.
Diagnostika
Prostatas hiperplāzijas diagnostika balstās uz sūdzību un anamnēzes (arī ģimenes) apkopošanu, pacienta pārbaudi, kā arī uz vairākiem instrumentāliem un laboratoriskiem testiem.
Uroloģiskās izmeklēšanas laikā tiek novērtēts ārējo dzimumorgānu stāvoklis. Pirkstu pārbaude ļauj noteikt prostatas dziedzera stāvokli: tā kontūru, sāpīgumu, rievas klātbūtni starp prostatas dziedzera daivām (parasti atrodas), blīvēšanas zonas.
Tiek noteikti vispārēji un bioķīmiski asins testi (tiek noteikts elektrolītu, urīnvielas, kreatinīna saturs), vispārējs urīna tests (leikocītu, eritrocītu, olbaltumvielu, mikroorganismu, glikozes klātbūtne). Nosakiet prostatas specifiskā antigēna (PSA) koncentrāciju asinīs, kura saturs palielinās ar prostatas hiperplāziju. Lai izslēgtu infekcijas patoloģiju, var būt nepieciešams veikt urīna bakterioloģisko kultūru.
Galvenās instrumentālās metodes ir:
- transrektāla ultraskaņa (prostatas dziedzera, urīnpūšļa, hidronefrozes pakāpes noteikšana, ja tāda ir);
- urofluometrija (urinēšanas tilpuma noteikšana);
- aptauja un ekskrēcijas urrogrāfija; utt.
Ja nepieciešams, tiek izmantota diferenciāldiagnoze ar urīnpūšļa vēzi vai urolitiāzi, cistoskopija. Šī metode ir norādīta arī gadījumā, ja anamnēzē ir seksuāli transmisīvas slimības, ilgstoša kateterizācija, traumas.
Prostatas hiperplāzijas ārstēšana
Galvenie prostatas hiperplāzijas ārstēšanas mērķi ir urīnceļu traucējumu likvidēšana un turpmākas slimības attīstības novēršana, kas izraisa smagas urīnpūšļa un nieru komplikācijas.
Dažos gadījumos tie aprobežojas ar dinamisku pacienta uzraudzību. Dinamiskā novērošana nozīmē ārsta regulāras pārbaudes (ar intervālu no sešiem mēnešiem līdz gadam) bez jebkādas terapijas. Gaidāmā taktika ir pamatota, ja nav izteiktu slimības klīnisko izpausmju, ja nav absolūtu norāžu uz ķirurģisku iejaukšanos.
Indikācijas zāļu terapijai:
- slimības pazīmju klātbūtne, kas pacientam rada trauksmi un pasliktina viņa dzīves kvalitāti;
- riska faktoru klātbūtne patoloģiskā procesa progresēšanai;
- pacienta sagatavošana operācijai (lai samazinātu pēcoperācijas komplikāciju risku).
Kā daļu no zāļu terapijas prostatas hiperplāzijas gadījumā var noteikt:
- selektīvie α 1 adrenoreceptoru blokatori (efektīvi akūtas urīna aiztures klātbūtnē, ieskaitot pēcoperācijas ģenēzi, kurā 6-10 stundas pēc operācijas nav iespējams iztukšot pārpildīto urīnpūsli; uzlabot sirds darbību ar vienlaicīgu išēmisku sirds slimību);
- 5-alfa-reduktāzes inhibitori (samazina prostatas dziedzera lielumu, novērš bruto hematūriju);
- preparāti, kuru pamatā ir augu ekstrakti (samazinot simptomu smagumu).
Akūtas urīna aiztures gadījumā pacientam ar prostatas hiperplāziju tiek parādīta hospitalizācija ar urīnpūšļa kateterizāciju.
Androgēnu aizstājterapija tiek veikta ar vecumu saistītu androgēnu deficīta laboratorisko un klīnisko pazīmju klātbūtnē.
Absolūtās indikācijas prostatas hiperplāzijas ķirurģiskai ārstēšanai ir:
- akūtas urīna aiztures recidīvi pēc katetra noņemšanas;
- konservatīvās terapijas pozitīvas ietekmes trūkums;
- divertikulas vai lielu urīnpūšļa akmeņu veidošanās;
- hroniski uroģenitālā trakta infekcijas procesi.
Ķirurģiska iejaukšanās prostatas hiperplāzijai ir divu veidu:
- adenomektomija - hiperplastisko audu izgriešana;
- prostatektomija - prostatas dziedzera rezekcija.
Operāciju var veikt, izmantojot tradicionālas vai minimāli invazīvas metodes.
Transatriskā adenomektomija ar piekļuvi caur urīnpūšļa sienām parasti tiek izmantota intratrigonālas neoplazmas augšanas gadījumā. Šī metode ir nedaudz traumatiska, salīdzinot ar minimāli invazīvām iejaukšanās reizēm, taču ar lielu varbūtības pakāpi tā nodrošina pilnīgu izārstēšanu.
Transuretraālo prostatas rezekciju raksturo augsta efektivitāte un zema trauma. Šī endoskopiskā metode pieņem, ka, tuvojoties skartajai zonai, nav nepieciešams sadalīt veselus audus, ļauj sasniegt drošu hemostāzes kontroli, un to var veikt arī gados vecākiem un veciem pacientiem ar vienlaicīgu patoloģiju.
Prostatas dziedzera transuretraālā adatas ablācija sastāv no adatu elektrodu ievadīšanas prostatas dziedzera hiperplastiskajos audos, kam seko patoloģisko audu iznīcināšana, izmantojot radiofrekvenču iedarbību.
Transuretraālā prostatas iztvaikošana tiek veikta, izmantojot rullīšu elektrodu (elektrovaporizācija) vai lāzeru (lāzera iztvaicēšana). Metode sastāv no hiperplastisku prostatas audu iztvaicēšanas ar vienlaicīgu žāvēšanu un koagulāciju. Arī prostatas hiperplāzijas ārstēšanai var izmantot kriodestrikcijas (šķidrā slāpekļa apstrādes) metodi.
Prostatas artēriju embolizācija pieder pie endovaskulārām operācijām un sastāv no artēriju aizsērēšanas, kas piegādā prostatas dziedzeru ar medicīniskiem polimēriem, kas noved pie tā samazināšanās. Operācija tiek veikta vietējā anestēzijā, piekļūstot augšstilba artērijai.
Prostatas hiperplāzijas endoskopisko holmija lāzera enuklāciju veic, izmantojot holmija lāzeru ar jaudu 60-100 W. Operācijas laikā hiperplastiskie prostatas audi tiek izvadīti urīnpūšļa dobumā, pēc kura adenomatozie mezgli ir jānoņem ar endomorcellatora palīdzību. Šīs metodes efektivitāte tuvojas atvērtās adenomektomijas efektivitātei. Priekšrocības ir mazāka komplikāciju iespējamība salīdzinājumā ar citām metodēm un īsāks rehabilitācijas periods.
Pacientam ieteicams ievērot diētu, izņemot pikantu, pikantu, taukainu pārtiku un alkoholiskos dzērienus.
Iespējamās komplikācijas un sekas
Uz prostatas hiperplāzijas fona var attīstīties nopietnas urīnceļu patoloģijas: urolitiāze, pielonefrīts, cistīts, uretrīts, hroniska un akūta nieru mazspēja, urīnpūšļa divertikulas. Turklāt orhijepididimīts, prostatīts, asiņošana no prostatas dziedzera un erektilās disfunkcijas var kļūt par progresējošas hiperplāzijas sekām. Ir bijuši ieteikumi par iespējamu ļaundabīgu audzēju (t.i., deģenerāciju par vēzi), taču tie nav pierādīti.
Prognoze
Ar savlaicīgu, pareizi izvēlētu ārstēšanu prognoze ir labvēlīga.
Profilakse
Lai samazinātu prostatas hiperplāzijas attīstības risku, ieteicams:
- sasniedzot 40 gadu vecumu - ikgadējie urologa profilaktiskie izmeklējumi;
- savlaicīga medicīniskās palīdzības meklēšana pēc pirmajām urīnceļu traucējumu pazīmēm;
- sliktu ieradumu noraidīšana;
- izvairoties no hipotermijas;
- sabalansēta diēta;
- regulāra seksuālā dzīve ar pastāvīgu partneri;
- pietiekama fiziskā aktivitāte.
YouTube videoklips, kas saistīts ar rakstu:

Anna Aksenova Medicīnas žurnāliste Par autoru
Izglītība: 2004.-2007. Gads "Pirmās Kijevas Medicīnas koledžas" specialitāte "Laboratorijas diagnostika".
Informācija ir vispārināta un sniegta tikai informatīviem nolūkiem. Pēc pirmajām slimības pazīmēm apmeklējiet ārstu. Pašārstēšanās ir bīstama veselībai!