- Autors Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Pēdējoreiz modificēts 2025-11-02 20:14.
Ceļa locītavas artrīts
Raksta saturs:
- Ceļa locītavas artrīts izraisa
- Slimības formas
- Posmi
- Ceļa locītavas artrīta simptomi
- Diagnostika
- Ceļa artrīta ārstēšana
- Iespējamās komplikācijas un sekas
- Prognoze
- Profilakse
Artrīts ir saistaudu deģeneratīva-distrofiska slimība, kas ietekmē locītavu aparātu kopā ar blakus esošajiem audiem un palīgstruktūrām.

Ceļa locītavas artrīts, izplatīta muskuļu un skeleta sistēmas deģeneratīva slimība
Artrītu raksturo:
- hondrīts - locītavu skrimšļa iekaisums;
- osteīts - iekaisuma izmaiņas kaulu struktūrās, kas atrodas blakus skrimšļa audiem;
- sinovīts - locītavu kapsulas iekaisums;
- iekaisuma izmaiņas mīkstajos audos un saišu aparātā locītavas projekcijā.
Deģeneratīvo locītavu slimību struktūrā dominējošo stāvokli ieņem ceļa locītavas artrīts: tas tiek diagnosticēts aptuveni 10-20% (dažās vecuma grupās - līdz 80%) nobriedušu un vecu cilvēku (sievietes slimo 2 reizes biežāk) iedzīvotāju, veidojot trešdaļu no visiem osteoartrītiem. Paredzams, ka līdz 2020. gadam pacientu ar ceļa locītavas artrītu skaits dubultosies, kas saistīts ar paaugstinātu stresu un sabiedrības novecošanos.
Katrs 8 no 10 cilvēkiem, kas cieš no šīs slimības, atzīmē būtisku dzīves kvalitātes pasliktināšanos, 2 no 10 tas izraisa invaliditātes veidošanos.
Sinonīmi: gonartrīts, gonartroze, ceļa locītavas osteoartrīts vai osteoartrīts, deformējošs osteoartrīts.
Ceļa locītavas artrīts izraisa
Gonartrīts, tāpat kā jebkura cita deģeneratīva locītavu slimība, attīstās līdzsvara dēļ starp sintēzes un noārdīšanās procesiem skrimšļa un blakus esošajos kaulu audos, kā rezultātā tiek iznīcināti skrimšļi.
Ja parasti dominē jaunveidojumu procesi, tad ar artrītu šis līdzsvars pāriet uz distrofijas palielināšanos un sekojošu audu deģenerāciju. Sākotnējās izmaiņas šūnu līmenī noved pie audu hemostāzes traucējumiem, ceļa locītavas skrimšļa smalkās struktūras izmaiņām (atklājas duļķainības, retināšanas un razvlecheniya perēkļi, mikroplaisājumi un pārtraukumi). Sakarā ar notiekošajiem strukturālajiem pārkārtojumiem skrimšļi zaudē elastību, cieš tā amortizācijas funkcija, tiek traucēta artikulējošo virsmu interpozīcija, pastiprinot degradāciju.
Kompensācijas nolūkā, reaģējot uz skrimšļa slāņa retināšanu, sākas blakus esošo kaulu audu blīvēšana un augšana, veidojas kaulu izaugumi un muguriņas, kas apgrūtina ceļa locītavas adekvātu darbību un saasina slimības gaitu.
Papildus ceļa locītavas artrīta attīstības teorijai, kurā galveno lomu spēlē deģeneratīvas izmaiņas locītavu skrimšļos, pastāv pieņēmums par locītavu virsmu kaulu audu primārajiem bojājumiem.
Saskaņā ar šo koncepciju kaulu galvas biezumā, kas veido artikulāciju, tiek traucēta mikrocirkulācija, attīstās venozā stāze un veidojas intraosseous mikroinfarkciju perēkļi. Asins piegādes traucējumu fona apstākļos notiek kaulu audu minerālā sastāva samazināšanās, to retināšana un mikrorekonstrukcija. Šādu izmaiņu spektrs nevar ietekmēt blakus esošo skrimšļa audu stāvokli, izraisot tā patoloģiskas izmaiņas.
Galvenie ceļa locītavas artrīta cēloņi ir:
- iepriekšējs ievainojums (kontūzija, intraartikulārs lūzums, saišu plīsums, meniski, iekļūstoši ceļa locītavas ievainojumi);
- hroniska trauma (profesionāls ceļa locītavas artrīts izpletņlēkšanā sportistiem, sportistiem, hokejistiem, futbolistiem, vingrotājiem, dejotājiem, fiziska darba strādniekiem utt.);
- atliktas akūtas ceļa locītavas iekaisuma slimības;
- saistaudu autoimūnas slimības;
- hroniskas slimības, kurās ceļa locītavas iekaisums ir viens no simptomiem (psoriāze, tuberkuloze, sifiliss utt.).

Faktori, kas veicina ceļa locītavas artrīta attīstību
Papildus iegūtajiem cēloņiem ceļa locītavas artrīta attīstība var būt saistīta ar D vitamīna-endokrīno sistēmu kontrolējošā gēna II tipa kolagēna gēna (COL2A1) vai VDR mutācijām, kuras vecāki vecākiem nodod pēcnācējiem autosomāli recesīvā vai dominējošā veidā (nav izslēgta ar X saistītā mantošana).
Ceļa locītavas artrīta riska faktori biežāk ir saistīti ar palielinātu stresu uz aksiālo skeletu vai ar traucētu locītavu aparāta trofismu:
- sieviešu dzimums (menopauzes laikā palielinās gonartrīta attīstības risks);
- liekais svars;
- vielmaiņas slimības;
- asinsvadu sistēmas slimības, ko papildina lokāli asins piegādes traucējumi, palielināta kapilāru trauslums;
- vecāka gadagājuma vecums;
- endokrīnās sistēmas traucējumi;
- anomālijas locītavu struktūrā;
- skolioze;
- saistaudu displāzija;
- Augšstilba O un X formas uzstādīšana (apakšējās ekstremitātes ass izliekums);
- plakanas kājas;
- apakšējo ekstremitāšu asinsvadu slimības.
Slimības formas
Atkarībā no cēloņiem izšķir šādas patoloģijas formas:
- primārais (idiopātiskais gonartrīts);
- sekundārs.
Saskaņā ar objektīvo locītavu aparāta izmaiņu ainu ceļa locītavas artrīts tiek klasificēts vairākos veidos.
Radioloģiskā klasifikācija saskaņā ar Ahlbäck:
- Savienojuma vietas sašaurināšanās (mazāk nekā 3 mm).
- Savienojuma vietas slēgšana.
- Minimāls kaulu defekts (0-5 mm).
- Mērens kaula defekts (5-10 mm).
- Smags kaulu defekts (> 10 mm).
Rentgenstaru klasifikācija pēc Kellgrenas (Kellgren & Lawrence):
- Apšaubāma stadija (nelieli osteofīti).
- Minimālais posms (izteikti osteofīti).
- Mērena stadija (mērena locītavas telpas sašaurināšanās).
- Smaga stadija (izteikta locītavas telpas sašaurināšanās ar subhondrālu sklerozi).

Ceļa locītavas reimatoīdā artrīta stadijas
Atkarībā no smaguma pakāpes:
- kompensēts gonartrīts - sāpju sindroms nav vai parādās pēc intensīvas piepūles, locītava ir stabila, tās darbība nav traucēta;
- subkompensēts - sāpju sindroms ir izteiktāks, ir daļēja atkarība no narkotikām, periodiski, staigājot, tiek izmantoti palīglīdzekļi, ir neliela locītavas nestabilitāte un daļēja tās funkcionalitātes ierobežošana;
- dekompensēts - pastāvīgs sāpju sindroms, kam nepieciešama medicīniska korekcija, atkarība no pretsāpju līdzekļiem, pastāvīgas ortopēdiskas izkraušanas nepieciešamība (spieķis, kruķi), locītava ir nestabila, tās kustīgums ir strauji ierobežots.
Posmi
Ceļa locītavas artrīta stadijas noteikšana balstās uz slimības klīnisko pazīmju novērtējumu un radioloģiskajiem datiem kopā:
- Neliela locītavas telpas sašaurināšanās, ko nosaka rentgena izmeklēšana, mērena subhondrālā skleroze; klīniski raksturo sāpes pēc fiziskās slodzes vai tās laikā, kas apstājas miera stāvoklī, pilnībā tiek saglabātas aktīvās un pasīvās kustības locītavā.
- Locītavas sprauga ir samazināta 2-3 reizes, izteiktas subhondrālās osteosklerozes pazīmes, viena kaula izaugumi gar locītavas telpas malām un / vai starpkondilārā eminences zonā; klīniski - mērens sāpju sindroms, locītavu kustīgumu ierobežošana, gaitas traucējumi, viegla skartās ekstremitātes ass frontālā deformācija.
- Klīnisko ainu raksturo noturīgas fleksijas-ekstensora kontraktūras, sāpes ir nemainīgas, tās pastiprina neliela slodze, gaitas izmaiņas ir izteiktas, ir locītavu nestabilitāte, augšstilba un apakšstilba muskuļu atrofija; radiogrāfiski - ievērojama locītavu virsmu deformācija un skleroze, lokāli kaulu audu retināšanas fakti, locītavas telpa ir nedaudz saglabājusies vai slēgta, tiek noteiktas plašas kaulu izaugumi un brīvi locītavu ķermeņi.
Ceļa locītavas artrīta simptomi
Nozīmīgākie slimības simptomi ir:
- sāpīgums skartās locītavas projekcijā;
- disfunkcija locītavā;
- mainot ierasto staigāšanas stereotipu.
Sāpes ceļa locītavas artrīta gadījumā pacientus sākotnēji satrauc tikai piepūles laikā (īpaši staigājot kalnā, nolaižoties un kāpjot pa kāpnēm, sportojot, ilgstoši stāvot stāvus) un miera stāvoklī. Bieži vien sāpīgums skartajā locītavā parādās vēlā pēcpusdienā, dažreiz mitrā, aukstā laikā. Sāpīgas sajūtas ir saistītas ar pacientu sūdzībām par papildu atbalsta (piemēram, spieķa) nepieciešamību, grūtībām mēģināt apsēsties vai piecelties no krēsla vai krēsla. Ceļa locītavas artrītu raksturo vietēja jutība pret palpāciju, īpaši locītavas telpas projekcijā.

Ar artrītu ceļa locītavas sāpju raizēm
Funkcionālie traucējumi izpaužas kā pasīvo, tā aktīvo kustību amplitūdas samazināšanās (sākotnēji - locīšana, vēlāk skartās locītavas pagarināšana), "iestrēgšanas" sajūta.
Citi ceļa locītavas artrīta simptomi ir:
- pietūkums, vietēja temperatūras paaugstināšanās iekaisuma projekcijā;
- skartās locītavas deformācija;
- ekstremitātes ass maiņa;
- klibums;
- gurkstēšanās kustoties;
- rīta stīvums (mobilitātes ierobežošana pēc pamošanās, izzūd 10-30 minūšu laikā pēc aktīvo kustību sākuma).
Ceļa locītavas artrīts ir hroniska progresējoša slimība, kurai ir viļņveidīga gaita un kas notiek ar mainīgiem remisijas un saasināšanās periodiem, ko var izraisīt, piemēram, fiziska piepūle vai vides faktoru iedarbība.
Diagnostika
"Ceļa locītavas artrīta" diagnoze tiek apstiprināta, pamatojoties uz raksturīgo slimības klīnisko ainu un instrumentālo un laboratorisko pētījumu metožu rezultātiem.
Ar šo slimību nav īpašu laboratorijas rādītāju, raksturīgas vispārējas iekaisuma pazīmes - leikocitoze, paātrināta ESR vispārējā asins analīzē un akūtās fāzes rādītāji bioķīmiskajā. Pašlaik tiek meklēti laboratorijas artrīta marķieri, kas ļautu diagnosticēt slimību agrīnā preklīniskā stadijā.
Galvenā ceļa locītavas artrīta instrumentālā diagnostikas metode ir rentgens. Pētījums tiek veikts 3 projekcijās: taisns, stāvošs, sānu gulošs ar locītavu saliektu 20-35 °, aksiāls (gar garo asi). Ir vairāki specifiski kritēriji, kas apstiprina slimības klātbūtni:
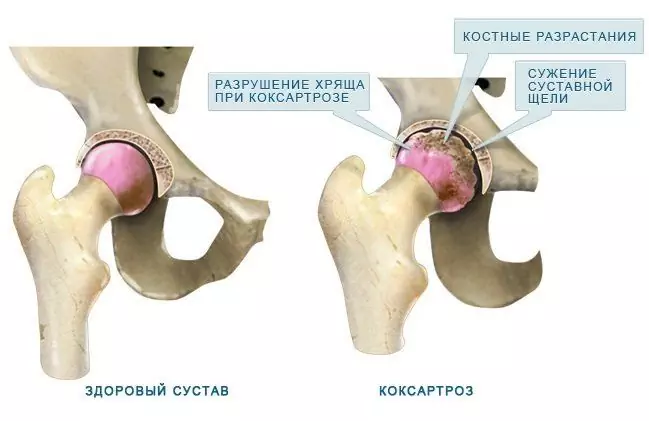
- locītavas telpas sašaurināšanās;
- skrimšļa retināšana;
- osteofīti (kaulu patoloģiski izaugumi), "locītavu peles" (osteofītu fragmenti);
- locītavu virsmu kaulu audu skleroterapija, kaulu cistas;
- locītavu virsmu saplacināšana un deformācija;
- ekstremitātes ass izliekums.

Rentgens ceļa locītavas artrīta gadījumā
Papildus rentgena pārbaudei diagnozes apstiprināšanai tiek izmantotas arī šādas metodes:
- atraumatiskā artroskopija;
- ultrasonogrāfija (locītavu skrimšļa, sinovija, supra- un intrapatellar bursae izmēra, šķidruma klātbūtnes biezuma novērtējums);
- Datortomogrāfija;
- magnētiskās rezonanses attēlveidošanas;
- scintigrāfija (locītavu veidojošo kaulu galvas kaulu audu stāvokļa novērtējums).
Ceļa artrīta ārstēšana
Slimības ārstēšana tiek veikta vairākos virzienos: farmakoloģiskā korekcija, fizioterapija, dzīvesveida modificēšana. Operatīvās ārstēšanas metodes tiek izmantotas ne tikai ar konservatīva neefektivitāti, lai samazinātu klīniskās izpausmes, tiek veiktas vairākas manipulācijas pat slimības sākuma stadijā.
Ar dzīvesveida modifikāciju saprot fizisko aktivitāšu stereotipa maiņu, riska faktoru izslēgšanu, racionālu darba un atpūtas režīmu, svara zaudēšanu diētas laikā un sliktu ieradumu noraidīšanu.
Ceļa locītavas artrīta ārstēšanu veic ar šādām zālēm:
- nesteroīdie pretiekaisuma līdzekļi - lieto sāpju mazināšanai, iekaisuma pazīmju mazināšanai slimības saasināšanās laikā;
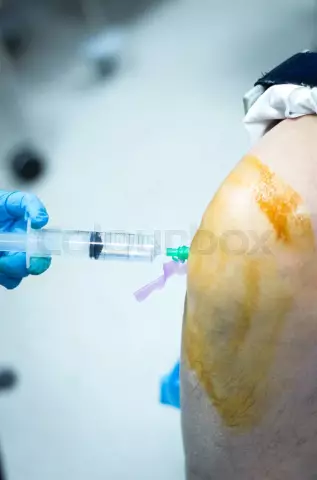
- glikokortikosteroīdu hormoni (intraartikulāra injekcija sinovīta simptomu apturēšanai) - tiek izmantoti ierobežoti, gadījumos, kad nepieciešams pēc iespējas ātrāk novērst sāpīgus simptomus;
- anti-enzīmu līdzekļi (proteolīzes inhibitori) - novērš distrofisko un deģeneratīvo procesu progresēšanu skrimšļa un kaulu audos;
- spazmolītiskie līdzekļi - ļauj novērst bojāto segmentu lokālo muskuļu spazmu;
- anaboliskie medikamenti - paātrina bojāto audu atjaunošanos;
- angioprotektori - palīdz nostiprināt mikrovaskulācijas trauku sienas, nodrošinot pietiekamu asins piegādi bojātajai vietai;
- līdzekļi, kas uzlabo mikrocirkulāciju;
- hondroprotektori (neskatoties uz hondroprotektoru masveida sadalījumu artrīta ārstēšanā, to klīniskā efektivitāte nav pierādīta lielos ar placebo kontrolētos pētījumos).

Intraartikulāras glikokortikosteroīdu injekcijas palīdz mazināt ceļa locītavas artrīta simptomus
Fizioterapijas metodes, ko lieto gonartrīta ārstēšanai, ir ļoti dažādas:
- reģionālo muskuļu masāža, kas uzlabo asinsriti un atbrīvo vietējo spazmu;
- akupunktūra;
- aktīvā kinezioterapija, izmantojot simulatorus;
- fizioterapija;
- lāzerterapija;
- UHF iedarbība;
- ārstēšana ar ultraskaņu;
- diadinamiskā terapija (tiešo strāvu iedarbība ar frekvenci 50 un 100 Hz);
- amplipulsa terapija (darbība locītavas zonā ar mainīgu sinusoidālu strāvu ar frekvenci 5 kHz);
- darsonvalizācija (augstas frekvences impulsa strāvas izmantošana);
- traucējumu terapija (divu dažādu frekvenču maiņstrāvas impulsu iedarbība);
- ārstnieciskās vannas, dubļu, parafīna terapija.
Ar uzskaitīto iedarbības metožu neefektivitāti komplikāciju gadījumā viņi izmanto ķirurģisku ceļa locītavas artrīta ārstēšanu:
- metaepifīzes dekompresija un ilgstoša intraosseozā blokāde (intraosseous spiediena samazināšanās skartajā zonā);
- koriģējošā osteotomija;
- locītavu endoprotezēšana.

Ceļa locītavas protezēšanas operācija var novērst artrītu
Sākotnējā slimības stadijā tiek izmantota mehāniskā, lāzera vai aukstā plazmas atdalīšana (bojātā skrimšļa virsmas izlīdzināšana, dzīvotspējīgu vietu noņemšana). Šī metode efektīvi mazina sāpes, bet tai ir īslaicīgs efekts - 2-3 gadi.
Iespējamās komplikācijas un sekas
Ceļa locītavas artrīts var izraisīt šādas komplikācijas:
- ceļa locītavas stīvums vai imobilizācija;
- gūžas locītavas bojājums gan bojājuma pusē, gan pretējā pusē (slodzes pārdales dēļ).
Prognoze
Atšķirībā no koksartrozes, kas noved pie invaliditātes, ceļa locītavas artrīts ir daudz vieglāks, tomēr, attīstoties sinovītam, ir iespējama darbaspēju samazināšanās, cieš sociālā aktivitāte, dažreiz ļoti ievērojami.
Prognozes labvēlība ir tieši atkarīga no diagnozes savlaicīguma un zāļu un fizioterapijas ārstēšanas uzsākšanas. Prognoze pasliktinās, ja nepieciešamības gadījumā tiek aizkavēts lēmums par slimības ķirurģisko ārstēšanu.
Profilakse
- Savlaicīga pilnvērtīga ceļa locītavas akūtu ievainojumu ārstēšana to rašanās gadījumā ar obligātu turpmāku rehabilitāciju.
- Pamatslimības ārstēšana, kas saistīta ar sekundārā artrīta risku.
- Ķermeņa svara kontrole.
- Dozētās fiziskās aktivitātes.
- Aksiālā skeleta (plakanās pēdas, skolioze) esošo biomehānikas esošo pārkāpumu labošana.
- Bojājošo faktoru ietekmes novēršana (apavu nēsāšana ar pārāk augstiem papēžiem, locītavu hipotermija, ilgstoša statiskā slodze).
- Dinamiska reimatologa, ortopēda ambulatorā novērošana, veicot diagnozi.
YouTube videoklips, kas saistīts ar rakstu:

Oļesja Smoļņakova Terapija, klīniskā farmakoloģija un farmakoterapija Par autoru
Izglītība: augstākā, 2004. gads (GOU VPO "Kurskas Valsts medicīnas universitāte"), specialitāte "Vispārējā medicīna", kvalifikācija "Doktors". 2008.-2012 - KSMU Klīniskās farmakoloģijas katedras aspirants, medicīnas zinātņu kandidāts (2013, specialitāte "Farmakoloģija, klīniskā farmakoloģija"). 2014. - 2015 - profesionālā pārkvalifikācija, specialitāte "Vadība izglītībā", FSBEI HPE "KSU".
Informācija ir vispārināta un sniegta tikai informatīviem nolūkiem. Pēc pirmajām slimības pazīmēm apmeklējiet ārstu. Pašārstēšanās ir bīstama veselībai!