- Autors Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Pēdējoreiz modificēts 2025-11-02 20:14.
Cilvēka papilomas vīruss sievietēm
Raksta saturs:
- Cēloņi un riska faktori
- Slimības formas
- Cilvēka papilomas vīrusa simptomi sievietēm
- Diagnostika
- Cilvēka papilomas vīrusa izraisītu slimību ārstēšana sievietēm
- Iespējamās komplikācijas un sekas
- Prognoze
- Profilakse
Sieviešu cilvēka papilomas vīruss ir papilomas vīrusa ģimenes grupa, kurā ietilpst 27 sugas un vairāk nekā 170 veidi vai celmi.
Cilvēka papilomas vīruss
Cilvēka papilomas vīruss ir ļoti lipīgs un plaši izplatīts. Saskaņā ar dažādiem avotiem no 60 līdz 90% no visiem cilvēkiem reproduktīvā vecumā ir inficēti ar cilvēka papilomas vīrusu. Visvairāk vīrusu nēsāšanas gadījumu reģistrēts vecuma grupā no 18 līdz 30 gadiem. HPV spēj izraisīt labdabīgu un ļaundabīgu jaunveidojumu attīstību:
- HPV 1. - 5., 7. - 10., 12., 14., 15., 17., 19. - 24., 26. - 29., 49., 57. tips ir atbildīgs par kārpu parādīšanos (HPV 1, 2, 4 provocē plantāra kārpas, HPV 10, 14, 15, 27, 28, 49 - plakana, HPV 7 - miesnieka kārpas, HPV 2, 4, 27, 29, 57 - vulgāra, HPV 3, 5, 8, 9 - filiforma);
- HPV 6., 11., 16., 18., 31., 33., 35., 42., 44., 54. tips izraisa dzimumorgānu kondilomas vai dzimumorgānu vai elpošanas trakta papilomas;
- HPV 16., 18., 30., 31., 33., 39., 40., 42., 43., 51., 52., 55., 57., 58., 59., 61., 62., 64., 67. - 70. Tips var izraisīt pirmsvēža patoloģiju, no kurām augstākā celmi 16 un 18 ir onkogēni.
Cilvēka papilomas vīruss tiek inficēts no inficētas personas veselai personai, vienlaikus iespējama vairāku vīrusu veidu vienlaicīga vai secīga inficēšanās.
Cēloņi un riska faktori
HPV sievietes ķermenī nonāk galvenokārt dzimumkontakta ceļā (infekcijas iespējamība dzimumakta laikā sasniedz 66%), taču ir iespējama arī kontakta un mājsaimniecības pārnešana. Nokļūstot uz ādas vai gļotādām, vīruss iekļūst šūnā, kuras iekšpusē tas var būt citoplazmā (epizomālā vai labdabīgā formā) vai iekļūt šūnas kodolā un ievietot tās gēnus tās genomā (introsomālā vai ļaundabīgā formā).
Cilvēka papilomas vīrusa infekcijas riska faktori sievietēm ir:
- uroģenitālā trakta infekcijas slimības;
- agrīna seksuālās aktivitātes sākšanās ar biežu partnera maiņu;
- neaizsargāts dzimums;
- vairāki aborti;
- imūndeficīta stāvokļi;
- grūtniecības periods;
- personīgās higiēnas noteikumu neievērošana;
- slikti ieradumi.
HPV pārnešanas iespēja dzemdību laikā nav pilnībā noteikta. Ir informācija par infekcijas izraisītāja atklāšanu bērniem, kā arī meitenēm pirms dzimumakta. Saskaņā ar dažiem ziņojumiem cilvēka papilomas vīrusa DNS aptuveni 33% gadījumu ir atrodama aspirātā no jaundzimušo nazofarneks.

Iespēja saslimt ar HPV dzimumakta laikā ir 66%
Infekcijas risks sievietēm palielinās ar hormonāliem traucējumiem, biežu stresu, hipotermiju un ilgstošu perorālo kontracepcijas līdzekļu lietošanu.
Slimības formas
Cilvēka papilomas vīruss ir sadalīts trīs grupās:
- nav onkogēns;
- zema onkogenitāte;
- augsta onkogenitāte.
Atkarībā no HPV izraisītās slimības klīniskā attēla īpašībām nosaka šādas vīrusu infekcijas formas:
- latentais jeb vīrusa nesējs - vīruss ilgstoši neizpaužas, tas parasti tiek atklāts diagnozes laikā cita iemesla dēļ;
- subklīnisks - vīruss izraisa neoplazmu (kondilomu un kārpu) veidošanos, kuras mazā izmēra dēļ var nebūt redzamas ar neapbruņotu aci;
- klīniskā - vīruss aktīvi vairojas cilvēka ķermenī, izraisot ar neapbruņotu aci redzamu jaunveidojumu veidošanos.
Kad vīruss ietekmē ādu ar kārpu veidošanos, to formas ir šādas: vulgāras (vienkāršas, parastas) kārpas, plakanas (jaunības), plantāras, filiformas (papilomas, akrordi). HPV izraisa arī dzimumorgānu kondilomu (anogenitālu papilomu) attīstību.
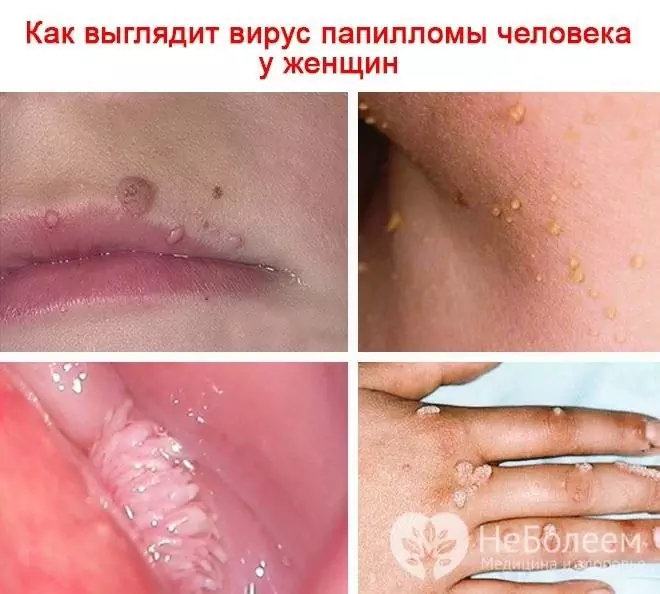
Ja cilvēka papilomas vīruss sievietē inficē ādu, parādās kārpas, kondilomas, papilomas
Elpceļu recidivējoša papilomatoze, cita HPV izraisīta slimība, tiek klasificēta šādi:
- jauneklīgs - slimības debija zīdaiņa vecumā vai 11-12 gadu vecumā;
- pieaugušais - slimības sākums 30-40 vai pēc 60 gadiem.
Cilvēka papilomas vīrusa simptomi sievietēm
Cilvēka papilomas vīruss sievietēm 13-34% gadījumu norit subklīniski, klīniski izteikts patoloģisks process tiek reģistrēts 1-3% pacientu, pārējos gadījumos infekcijai ir latenta gaita. Infekcijas procesu dzimumorgānu rajonā var saasināt uz vulvovaginīta, endocervicīta, kā arī ar seksuāli transmisīvo slimību (hlamīdijas, dzimumorgānu herpes, gonorejas, trihomoniāzes, sifilisa) fona.
Visizplatītākie cilvēka papilomas vīrusa simptomi sievietēm no uroģenitālās sistēmas ir nieze un dedzināšana dzimumorgānu apvidū, patoloģiska izdalīšanās no maksts, sāpes dzimumakta laikā un / vai pēc tā, dizuriskas parādības. Īpaša HPV bojājumu pazīme uroģenitālajā traktā sievietēm ir vulvas, maksts un dzemdes kakla kondilomatoze. Personām, kuras praktizē anogenitālo dzimumaktu, papilomas bieži atrodas starpenē un perianālā reģionā.
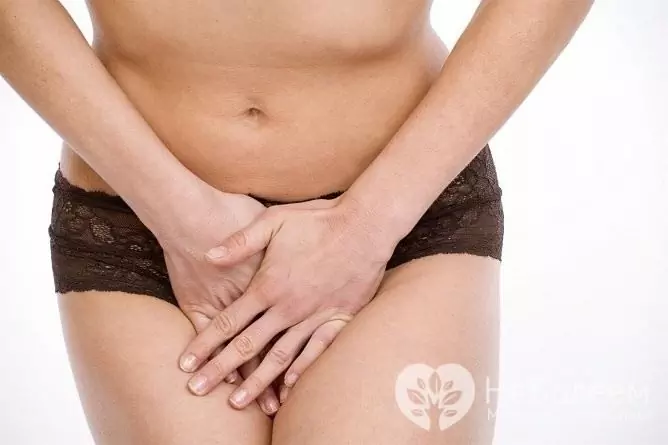
Nieze un dedzināšana dzimumorgānu rajonā ir bieži sastopams cilvēka papilomas vīrusa simptoms sievietēm
Atkarībā no vīrusa veida, kas izraisīja patoloģiskā procesa attīstību uz ādas, slimības klīniskās izpausmes var atšķirties. Ādas patoloģiskas izmaiņas parasti tiek noteiktas 1-6 mēnešus pēc inficēšanās. Skarto zonu ādas krāsa parasti nemainās, dažos gadījumos papilomas ir baltas vai brūnas. Papilomas ir labdabīgi ādas un gļotādu jaunveidojumi, un tie ir saistaudu izaugumi, kas izvirzīti virs apkārtējiem audiem. Tā kā tajos ir asinsvadi, ievainojot, tie asiņo.
Vulgārajām kārpām ir cieta neoplazma, kuras diametrs ir lielāks par 1 mm un raupja keratinizēta virsma, tās ir pakļautas saplūšanai savā starpā un bojājumiem nozīmīgās ādas vietās. Vairumā gadījumu jaunveidojumi lokalizējas uz roku ādas, parasti atrodas grupās, bet dažos gadījumos ilgstoši pastāv viena patoloģija. Ja pacientam ir hroniskas slimības, kā arī citos imūndeficīta apstākļos, patoloģiskais process ir tendēts izplatīties. Atsevišķos gadījumos var rasties vulgāru kārpu ļaundabīga deģenerācija.
Attīstoties plantāra kārpas, uz pēdas ādas parādās zīmogs ar spīdīgu virsmu un izvirzītu apmali. Dažos gadījumos ap vienu kārpu parādās citas mazākas neoplazmas. Kārpas uz pēdas ir viegli ievainojamas, pēc tam tās kļūst sāpīgas, īpaši staigājot. Tā paša iemesla dēļ sekundārā (baktēriju) infekcija viņiem tiek pievienota biežāk nekā citām HPV izraisītām neoplazmām.
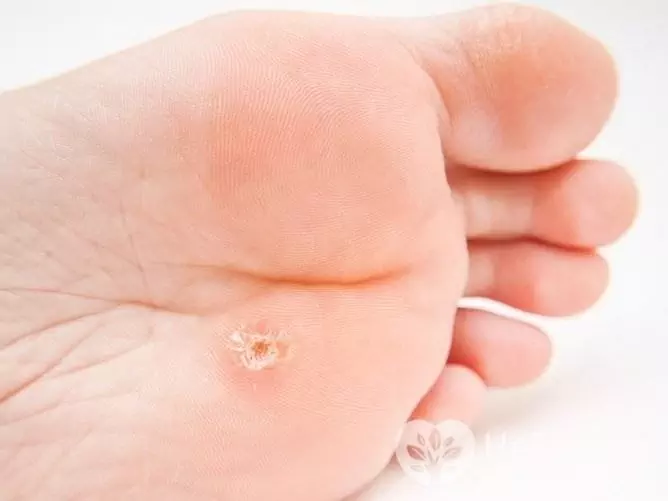
Zoles kārpas izraisa HPV
Plakanās kārpas parādās kā gludas, plakanas, noapaļotas neoplazmas, kurām var būt rozā vai dzeltenīga nokrāsa. To atšķirība no citām kārpas, ja uz virsmas nav keratinizācijas slāņa, kā arī fakts, ka tie nekad neveidojas cirkšņos, uz plaukstu un kāju ādas un praktiski nenotiek pēc 40 gadiem.
Filiformas kārpas jeb papilomas tiek diagnosticētas apmēram pusei pacientu, kas vecāki par 50 gadiem, kuri vērsušies medicīnas iestādē ādas jaunveidojumu dēļ, un vecuma grupā no 80 gadiem tie sastopami 100%. Parasti papilomas lokalizējas ap acīm, uz kakla, padusēs, zem krūts un cirkšņos. Sākumā tie ir mazi mezgli, kas nav pakļauti keratinizācijai un pēc krāsas neatšķiras no pārējās ādas. Nākotnē mezgli palielinās, tiem ir plāna kāja. Papilomas ir viegli ievainojamas, vienlaikus kļūst iekaisušas un sāpīgas. Atšķirībā no vairuma citu kārpu, tie nav pakļauti spontānai pašizšķiršanās spēlei.
Attīstoties atkārtotai elpceļu papilomatozei pacientiem, papilomas aug uz elpošanas trakta gļotādām no deguna dobuma līdz plaušu perifērajām daļām, visbiežāk tiek ietekmētas balsenes gļotādas. Šī patoloģija izpaužas aizsmakumā, kliedziena vājumā. Smagos gadījumos (parasti ar vienlaicīgu imūndeficītu), elpceļu obstrukcija.
Diagnostika
Diagnostikas pasākumu komplekss aizdomām par HPV sievietēm ir atkarīgs no bojājuma veida un patoloģiskā procesa lokalizācijas. Tātad, lai identificētu pavedienu kārpas, pietiek ar pārbaudi, un dažiem citiem ir nepieciešama kompleksa cilvēka papilomas vīrusa analīze sievietēm ar DNS diagnostikas metodēm.
Kad cilvēka papilomas vīruss ietekmē uroģenitālo traktu, diagnozei veic ginekoloģisko izmeklēšanu, kā arī:
- kolposkopija (maksts ieejas, maksts sieniņu un dzemdes kakla maksts zonas pārbaude, izmantojot kolposkopu);
- no dzemdes kakla kanāla un dzemdes kakla ņemto uztriepju citoloģiskā izmeklēšana;
- pētījumi ar polimerāzes ķēdes reakcijas metodi, kas ļauj identificēt HPV klātbūtni un veidu.

Ja ir aizdomas, ka sieviete ir inficēta ar HPV, ieteicams veikt kolposkopiju, lai novērtētu dzemdes kakla stāvokli
Dažos gadījumos jaunveidojumiem uz ādas ir nepieciešams identificēt ar dermatoskopijas palīdzību, pārbaudīt skrāpējumus no skartās vietas, izmantojot polimerāzes ķēdes reakciju.
Cilvēka papilomas vīrusa izraisītu slimību ārstēšana sievietēm
Cilvēka papilomas vīrusa etiotropiska ārstēšana nav izstrādāta, ja nepieciešams, tiek izmantota simptomātiska terapija. Ir jānoņem neoplazmas, ko izraisa cilvēka papilomas vīruss.
Papilomu, dzimumorgānu kondilomu un kārpu noņemšana tiek veikta ar vairākām metodēm, vispopulārākā ir elektro-iznīcināšana. Ar elektrodestrukcijas palīdzību ir iespējams noņemt gan atsevišķas neoplazmas, gan ietekmēt plašas skartās vietas. Elektriskās iznīcināšanas negatīvie aspekti ietver anestēzijas nepieciešamību, kā arī rētu risku, īpaši ar lielu iedarbības zonu.
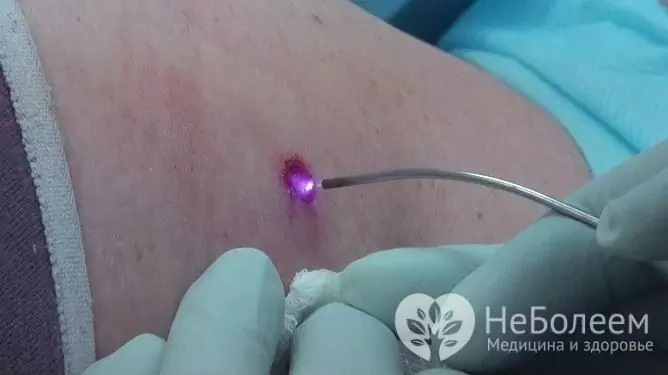
Sievietes HPV izraisītās papilomas, kondilomas, kārpas tiek veiksmīgi noņemtas ar lāzeru
Kriodestrukcijas metode, t.i. audu iznīcināšana, izmantojot īpaši zemas temperatūras, ļauj noņemt jaunveidojumus bez anestēzijas un bez turpmākas rētu veidošanās, taču tā ir ierobežota (to ir grūti izmantot grūti sasniedzamās vietās).
Lāzerterapija ļauj noņemt jaunveidojumus bez sekojošām rētām un netraumējot apkārtējos audus. Šai metodei nepieciešama vietēja anestēzija.
Ja ir aizdomas par iespējamu ļaundabīgu audzēju, neoplazma tiek noņemta ar skalpeli, uztverot neskartos apkārtējos audus, un pēc tam tiek nosūtīta histoloģiskai izmeklēšanai.
Ja vīruss ietekmē dzemdes kakla gļotādu, var būt nepieciešama ķirurģiska ārstēšana, lāzers vai krioterapija.
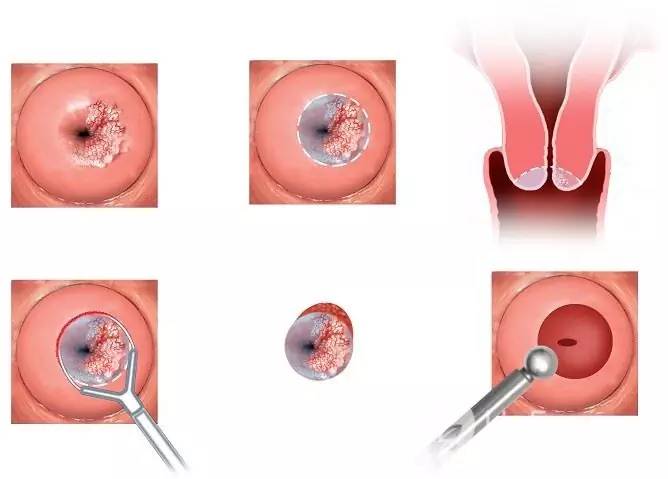
Dzemdes kakla konizācija ir ķirurģiskas ārstēšanas veids dzemdes kakla bojājumiem ar cilvēka papilomas vīrusu
Jebkuras ārstēšanas metodes gadījumā recidīva risks ir augsts (apmēram 30%), jo tiek noņemta tikai vīrusa izraisītā jaunveidība, un pats vīruss paliek organismā. Ģeneralizētas patoloģijas gadījumā var būt piemērota sistēmiska pretvīrusu terapija, imūnmodulatoru un vitamīnu preparātu lietošana.
Sievietes, kuras plāno grūtniecību, un grūtnieces ar aizdomām par inficēšanos ar dzimumorgānu cilvēka papilomas vīrusu ieteicams kontrolēt ginekologā. Tā kā pretvīrusu terapija var nelabvēlīgi ietekmēt augli, kas attīstās, un vīrusa pārnešanas risks auglim ir salīdzinoši mazs, cilvēka papilomas vīrusa ārstēšana grūtniecības laikā tiek atlikta līdz bērna piedzimšanai.
Iespējamās komplikācijas un sekas
Jaunveidojumi, kas rodas, inficējoties ar cilvēka papilomas vīrusu sievietēm, dažos gadījumos ir pakļauti ļaundabīgai deģenerācijai. Daži papilomas vīrusa veidi veicina nazofarneksa, dzemdes kakla, vulvas un maksts karcinomas, perianālo ļaundabīgo jaunveidojumu attīstību.
Prognoze
Dažos gadījumos ir iespējama HPV infekcijas izraisītu ādas un / vai gļotādu jaunveidojumu pašizšķiršanās. Attīstoties kārpas uz ādas cilvēkiem ar normālu imunitāti, parasti viņu spontāna izzušana tiek novērota aptuveni 67% gadījumu.
Prognoze parasti ir laba. Izņēmums ir inficēšanās ar onkogēniem cilvēka papilomas vīrusa veidiem.
Profilakse
Primārās infekcijas novēršana ar onkogēniem HPV celmiem ietver vakcināciju sievietēm, kas ir visefektīvākā pirms dzimumaktivitātes sākuma, tāpēc ieteicama 11-13 gadu vecumā, bet to var veikt vēlāk (kontrindicēta grūtniecības un zīdīšanas laikā).
Turklāt, lai novērstu sieviešu inficēšanos ar HPV, ieteicams ievērot vispārējos profilakses pasākumus:
- personīgās higiēnas noteikumu ievērošana;
- savlaicīga seksuāli transmisīvo infekciju ārstēšana;
- kontracepcijas barjeras metožu izmantošana;
- atteikšanās no gadījuma dzimuma;
- sliktu ieradumu noraidīšana;
- ķermeņa aizsargspēju stiprināšana (pareiza uztura, laba atpūta, pietiekama fiziskā slodze, uzturēšanās svaigā gaisā utt.);
- izvairoties no hipotermijas;
- izvairīšanās no stresa un garīgās slodzes.
YouTube videoklips, kas saistīts ar rakstu:

Anna Aksenova Medicīnas žurnāliste Par autoru
Izglītība: 2004.-2007. Gads "Pirmās Kijevas Medicīnas koledžas" specialitāte "Laboratorijas diagnostika".
Informācija ir vispārināta un sniegta tikai informatīviem nolūkiem. Pēc pirmajām slimības pazīmēm apmeklējiet ārstu. Pašārstēšanās ir bīstama veselībai!