- Autors Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Pēdējoreiz modificēts 2025-11-02 20:14.
Bronhiālā astma bērniem
Raksta saturs:
- Cēloņi un riska faktori
- Slimības formas
- Bērnu bronhiālās astmas simptomi
- Diagnostika
- Bērnu bronhiālās astmas ārstēšana
- Iespējamās sekas un komplikācijas
- Prognoze
- Bērnu bronhiālās astmas profilakse
Bērnu bronhiālā astma ir hroniska elpošanas ceļu slimība, kas saistīta ar bronhu hiperreaktivitāti, tas ir, viņu paaugstinātu jutību pret kairinātājiem. Slimība ir plaši izplatīta: saskaņā ar statistiku aptuveni 7% bērnu no tā cieš. Slimība var izpausties jebkurā vecumā un jebkura dzimuma bērniem, bet biežāk tā notiek zēniem no 2 līdz 10 gadu vecumam.

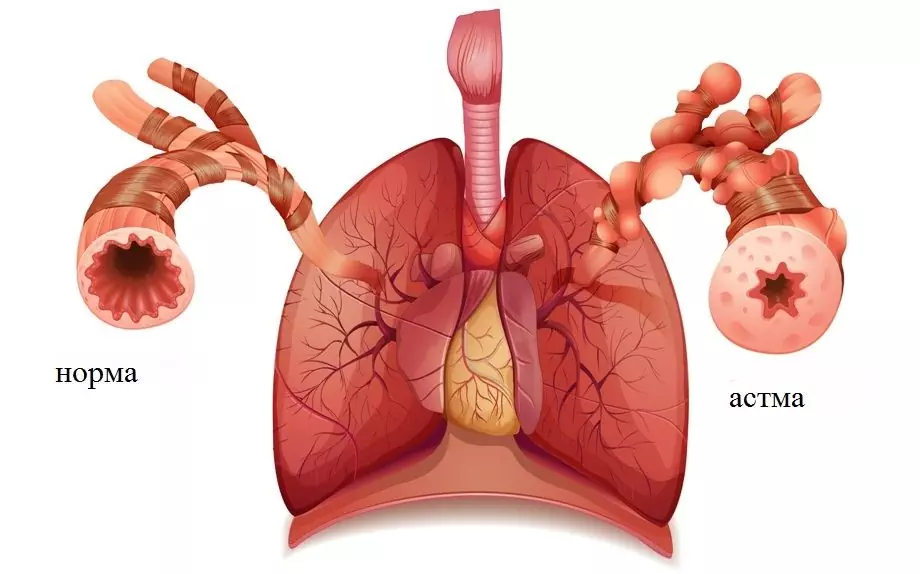
Bronhiālā astma ir izplatīta hroniska slimība bērnu vidū
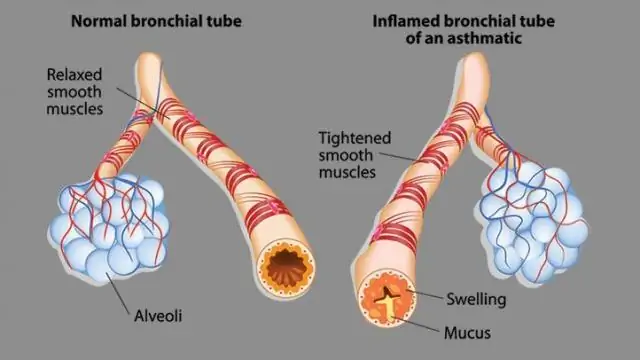
Bērna bronhiālās astmas galvenā klīniskā pazīme ir atkārtoti elpas trūkuma vai aizrīšanās uzbrukumi, ko izraisa plaši izplatīta atgriezeniska bronhu obstrukcija, kas saistīta ar bronhu spazmu, gļotu hipersekrēciju un gļotādas edēmu.
Pēdējos gados bronhiālās astmas biežums bērniem ir palielinājies visur, īpaši ekonomiski attīstītajās valstīs. Eksperti to skaidro ar to, ka katru gadu tiek izmantoti arvien vairāk mākslīgo materiālu, sadzīves ķīmijas, rūpniecisko pārtikas produktu, kas satur lielu daudzumu alergēnu. Jāpatur prātā, ka slimība bieži netiek diagnosticēta, jo to var slēpt kā citas elpošanas sistēmas patoloģijas un galvenokārt kā hroniskas obstruktīvas plaušu slimības (HOPS) saasinājumu.
Cēloņi un riska faktori
Riska faktori bronhiālās astmas attīstībai bērniem ir:
- iedzimta nosliece;
- pastāvīgs kontakts ar alergēniem (mājas putekļu ērcīšu atkritumi, pelējuma sporas, ziedputekšņi, žāvēta urīna un siekalu proteīni, blaugznas un mājdzīvnieku mati, putnu pūka, pārtikas alergēni, tarakānu alergēni);
- pasīvie dūmi (tabakas dūmu ieelpošana).
Faktori-provokatori (ierosinātāji), kas ietekmē iekaisušo bronhu gļotādu un izraisa bērnu bronhiālās astmas uzbrukumu, ir:
- akūtas elpceļu vīrusu infekcijas;
- gaisa piesārņotāji, piemēram, sērs vai slāpekļa oksīds;
- β-blokatori;
- nesteroīdie pretiekaisuma līdzekļi (aspirīns, analgīns, paracetamols, Nurofēns utt.);
- asas smakas;
- ievērojamas fiziskās aktivitātes;
- sinusīts;
- aukstā gaisa ieelpošana;
- gastroezofageālais reflukss.

Bērnu bronhiālās astmas attīstības riska faktori
Bērnu bronhiālās astmas veidošanās sākas ar īpaša hroniska iekaisuma formas veidošanos bronhos, kas kļūst par viņu hiperreaktivitātes cēloni, tas ir, paaugstinātu jutību pret nespecifisko stimulu sekām. Šī iekaisuma patoģenēzē galvenā loma ir limfocītiem, tukšajām šūnām un eozinofiliem - imūnsistēmas šūnām.
Hiperreaktīvi iekaisuši bronhi reaģē uz sprūda faktoriem ar gļotu hipersekrēciju, bronhu gludo muskuļu spazmu, tūsku un gļotādas infiltrāciju. Tas viss noved pie obstruktīva elpošanas sindroma attīstības, kas klīniski izpaužas kā nosmakšanas vai elpas trūkuma uzbrukums.
Slimības formas
Saskaņā ar etioloģiju bronhiālā astma bērniem var būt:
- alerģisks;
- nealerģisks;
- jaukts;
- nenoteikts.
Kā īpašu formu ārsti izceļ aspirīna bronhiālo astmu. Viņai sprūda faktors ir bērna nesteroīdo pretiekaisuma līdzekļu uzņemšana. Bieži to sarežģī astmas statusa attīstība.
Atkarībā no smaguma pakāpes bērniem ir vairāki bronhiālās astmas klīniskā kursa veidi:
- Viegla epizodiska. Uzbrukumi notiek retāk kā reizi nedēļā. Interiktālajā periodā bērnam nav bronhiālās astmas pazīmju, un plaušu funkcija netiek traucēta.
- Gaisma noturīga. Uzbrukumi notiek biežāk nekā reizi nedēļā, bet ne katru dienu. Paasinājuma laikā bērna miegs tiek traucēts, normāla dienas aktivitāte pasliktinās. Spirometrijas rādītāji ir normāli.
- Vidēji smags. Aizrīšanās uzbrukumi notiek gandrīz katru dienu. Tā rezultātā tiek būtiski ietekmēta bērnu aktivitāte un miegs. Lai uzlabotu viņu stāvokli, viņiem ikdienā jālieto inhalējamie β-antagonisti. Spirometrijas rādītāji tiek samazināti par 20-40% no vecuma normas.
- Smags. Astmas lēkmes notiek vairākas reizes dienā, bieži vien naktī. Biežas saasināšanās izraisa traucētu bērna psihomotorisko attīstību. Elpošanas funkcijas rādītāji tiek samazināti par vairāk nekā 40% no vecuma normas.

Elpošanas ceļu stāvoklis bronhiālās astmas gadījumā
Bērnu bronhiālās astmas simptomi
Aizrīšanās vai elpas trūkums bērniem ar bronhiālo astmu var rasties jebkurā dienas laikā, bet visbiežāk tie notiek naktī. Galvenie bronhiālās astmas simptomi bērniem:
- izelpas aizdusa (izelpas grūtības) vai nosmakšanas uzbrukums;
- neproduktīvs klepus ar lipīgu, grūti atdalāmu krēpu;
- kardiopalms;
- sēkšana sausa (buzzing) sēkšana, pastiprinās ieelpošanas brīdī; tos dzird ne tikai auskulācijas laikā, bet arī no attāluma, un tāpēc tos sauc arī par attālām sēkšanām;
- boksveida perkusijas skaņa, kuras izskatu izskaidro plaušu audu hiper-gaisīgums.

Neproduktīvs klepus un elpas trūkums - bronhiālās astmas simptomi bērnam
Bērniem bronhiālās astmas simptomi smaga uzbrukuma laikā kļūst atšķirīgi:
- samazinās elpošanas skaņu daudzums;
- parādās un aug ādas un gļotādu cianoze;
- paradoksāls impulss (pulsa viļņu skaita palielināšanās izelpas laikā un ievērojams samazinājums līdz pilnīgai izzušanai ieelpošanas laikā);
- piedalīšanās papildu muskuļu elpošanas aktā;
- ieņemot piespiedu stāvokli (sēžot, balstot rokas uz gultas, krēsla atzveltnes vai ceļgaliem).
Bērniem bronhiālās astmas lēkmes attīstībai bieži vien seko prekursoru periods (sauss klepus, aizlikts deguns, galvassāpes, trauksme, miega traucējumi). Uzbrukums ilgst no vairākām minūtēm līdz vairākām dienām.
Ja bronhiālās astmas lēkme turpinās bērnam ilgāk par sešām stundām pēc kārtas, šis stāvoklis tiek uzskatīts par astmas statusu.
Pēc bērnu bronhiālās astmas lēkmes izzušanas izdalās biezas un viskozas krēpas, kas atvieglo elpošanu. Tahikardiju aizstāj ar bradikardiju. Asinsspiediens pazeminās. Bērns kļūst nomākts, apātisks, vienaldzīgs pret apkārtējo vidi, bieži vien cieši aizmiedz.
Interiktālajos periodos bērni, kas cieš no bronhiālās astmas, var justies diezgan labi.
Diagnostika
Lai pareizi diagnosticētu bronhiālo astmu bērniem, jāņem vērā alerģiskās vēstures, laboratorijas, fizisko un instrumentālo pētījumu dati.
Laboratorijas pētījumu metodes aizdomām par bronhiālo astmu bērniem ietver:
- vispārējs asins tests (bieži tiek atklāta eozinofilija);
- krēpu mikroskopija (Charcot-Leiden kristāli, Kuršmana spirāles, ievērojams daudzums epitēlija un eozinofilu);
- artēriju asiņu gāzes sastāva izpēte.
Bērnu bronhiālās astmas diagnostika ietver vairākus īpašus pētījumus:
- plaušu funkcijas testi (spirometrija);
- ādas testu iestatīšana, lai identificētu izraisītājus alergēnus;
- bronhu hiperaktivitātes identificēšana (provokatīvi testi ar aizdomām par alergēnu, fizisko aktivitāti, aukstu gaisu, hipertonisko nātrija hlorīda šķīdumu, acetilholīnu, histamīnu);
- rentgena krūtīs;
- bronhoskopija (ārkārtīgi reti).

Spirometrija ļauj izpētīt plaušu darbību, ja ir aizdomas par bērnu bronhiālo astmu
Nepieciešama diferenciāldiagnoze ar šādiem nosacījumiem:
- bronhu svešķermeņi;
- bronhogēnās cistas;
- traheo- un bronhomalācija;
- obstruktīvs bronhīts;
- iznīcinošs bronhiolīts;
- cistiskā fibroze;
- balsenes spazmas;
- akūta elpceļu vīrusu infekcija.
Bērnu bronhiālās astmas ārstēšana
Galvenās bērnu bronhiālās astmas ārstēšanas jomas ir:
- to faktoru identificēšana, kas izraisa bronhiālās astmas saasināšanos, un kontakta ar izraisītājiem novēršana vai ierobežošana;
- pamata hipoalerģiska diēta;
- zāļu terapija;
- rehabilitācijas ārstēšana bez narkotikām.
Bērnu bronhiālās astmas zāļu terapija tiek veikta, izmantojot šādas zāļu grupas:
- bronhodilatatori (adrenerģisko receptoru stimulatori, metilksantīni, antiholīnerģiski līdzekļi);
- glikokortikoīdi;
- mastocītu membrānas stabilizatori;
- leikotriēna inhibitori.

Simptomātiskas zāles var ātri apturēt bronhu spazmu
Lai novērstu bronhiālās astmas saasināšanos, bērniem tiek nozīmēta pamata zāļu terapija. Tās shēmu lielā mērā nosaka slimības gaitas smagums:
- viegla intermitējoša astma - īslaicīgas darbības bronhodilatatori (β-adrenerģiskie agonisti), ja nepieciešams, bet ne biežāk kā 3 reizes nedēļā;
- viegla noturīga astma - ikdienas kromalīna nātrija sāls vai inhalācijas glikokortikoīdi plus ilgstošas darbības bronhodilatatori, ja nepieciešams, īslaicīgas darbības bronhodilatatori, bet ne biežāk 3-4 reizes dienā;
- mērena astma - ikdienas glikokortikoīdu ieelpošana devā līdz 2000 mcg, ilgstošas darbības bronhodilatatori; ja nepieciešams, var izmantot īslaicīgas darbības bronhodilatatorus (ne vairāk kā 3-4 reizes dienā);
- smaga astma - ikdienas glikokortikoīdu ieelpošana (ja nepieciešams, tos var izrakstīt īsā kursā tablešu vai injekciju veidā), ilgstošas darbības bronhodilatatori; uzbrukuma atvieglošanai - īsas darbības bronhodilatatori.
Bērnu bronhiālās astmas uzbrukuma terapija ietver:
- skābekļa terapija;
- β-adrenomimetikas (salbutamola) ieelpošana;
- epinefrīna hidrohlorīds subkutāni;
- Eufilīns intravenozi;
- glikokortikoīdi iekšpusē.
Indikācijas hospitalizācijai ir šādas:
- pacients pieder pie lielas mirstības grupas;
- ārstēšanas neefektivitāte;
- asthmaticus stāvokļa attīstība;
- smags paasinājums (piespiedu izelpas tilpums 1 sekundē ir mazāks par 60% no vecuma normas).
Bērnu bronhiālās astmas ārstēšanā ir svarīgi identificēt un novērst alergēnu, kas ir trigeris. Lai to izdarītu, bieži ir jāmaina bērna uzturs un dzīve (hipoalerģiska diēta, hipoalerģiska dzīve, dzīvesvietas maiņa, šķiršanās no mājdzīvnieka). Turklāt bērniem var ordinēt ilgstošus antihistamīna līdzekļus.

Efektīvai bronhiālās astmas ārstēšanai bērnam ir svarīgi identificēt alergēnu un to novērst
Ja alergēns ir zināms, bet viena vai otra iemesla dēļ nav iespējams atbrīvoties no saskares ar to, tad tiek noteikta specifiska imūnterapija. Šī metode ir balstīta uz pakāpeniski pieaugošu alergēna devu ievadīšanu pacientam (parenterāli, iekšķīgi vai sublingvāli), kas pazemina ķermeņa jutīgumu pret to, tas ir, notiek hipoensitsibilizācija.
Remisijas periodā bērniem ar bronhiālo astmu tiek parādīta fizioterapija:
- speleoterapija;
- elpošanas vingrinājumi;
- akupresūra;
- krūšu kurvja masāža;
- hidroterapija;
- ultrafonoforēze;
- elektroforēze;
- magnetoterapija;
- UHF terapija;
- induktotermija;
- aeroionoterapija.
Iespējamās sekas un komplikācijas
Galvenās bronhiālās astmas komplikācijas ir:
- astmas statuss;
- pneimotorakss;
- plaušu sirds.
Bērniem, kas cieš no smagas slimības formas, glikokortikoīdu terapiju var papildināt ar vairāku blakusparādību attīstību:
- ūdens un elektrolītu līdzsvara pārkāpums ar iespējamu tūskas parādīšanos;
- paaugstināts asinsspiediens;
- palielināta kalcija izvadīšana no organisma, ko papildina palielināta kaulu audu trauslums;
- glikozes koncentrācijas asinīs palielināšanās līdz steroīdu cukura diabēta veidošanās brīdim;
- palielināts kuņģa čūlas un divpadsmitpirkstu zarnas čūlas rašanās un saasināšanās risks;
- audu reģeneratīvās spējas samazināšanās;
- paaugstināta asins recēšana, kas palielina trombozes risku;
- samazināta izturība pret infekcijām;
- aptaukošanās;
- mēness seja;
- neiroloģiski traucējumi.
Prognoze
Bērnu ar bronhiālo astmu dzīves prognoze parasti ir labvēlīga. Pēc pubertātes bronhiālās astmas lēkmes apstājas 20-40% bērnu. Pārējā slimība turpinās visu mūžu. Nāves risks aizrīšanās uzbrukuma laikā palielinās šādos gadījumos:
- anamnēzē ir vairāk nekā trīs hospitalizācijas gadā;
- anamnēzē hospitalizācija intensīvās terapijas nodaļā;
- ir bijuši mehāniskās ventilācijas gadījumi (mākslīgā plaušu ventilācija);
- bronhiālās astmas lēkme vismaz vienu reizi bija saistīta ar samaņas zudumu.
Bērnu bronhiālās astmas profilakse
Bērnu bronhiālās astmas novēršanas nozīmi nevar pārvērtēt. Tas iekļauj:
- zīdīšana pirmajā dzīves gadā;
- pakāpeniska papildu pārtikas ieviešana, stingri ievērojot bērna vecumu;
- savlaicīga elpošanas ceļu slimību aktīva ārstēšana;
- mājas tīrības uzturēšana (mitrā tīrīšana, paklāju un mīksto rotaļlietu noraidīšana);
- atteikums turēt mājdzīvniekus (ja tāds ir, uzmanīgi ievēro higiēnas noteikumus);
- neļaut bērniem ieelpot tabakas dūmus (pasīvos dūmus);
- regulārs sports;
- gada atvaļinājums jūrmalā vai kalnos.
YouTube videoklips, kas saistīts ar rakstu:

Elena Minkina Ārsts anesteziologs-reanimatologs Par autoru
Izglītība: beidzis Taškentas Valsts medicīnas institūtu, specializējoties vispārējā medicīnā 1991. gadā. Atkārtoti nokārtoti kvalifikācijas celšanas kursi.
Darba pieredze: pilsētas dzemdību kompleksa anesteziologs-reanimatologs, hemodialīzes nodaļas reanimatologs.
Informācija ir vispārināta un sniegta tikai informatīviem nolūkiem. Pēc pirmajām slimības pazīmēm apmeklējiet ārstu. Pašārstēšanās ir bīstama veselībai!