- Autors Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Pēdējoreiz modificēts 2025-11-02 20:14.
Hepatoze
Raksta saturs:
- Cēloņi un riska faktori
- Slimības formas
- Simptomi
- Diagnostika
- Ārstēšana
- Iespējamās komplikācijas un sekas
- Prognoze
- Profilakse
Hepatoze ir aknu slimību, kas nav iekaisušas, grupa, kuras attīstību izraisa iedzimti vai eksogēni faktori. Viņiem raksturīga hepatocītu atrofija un vielmaiņas procesu traucējumi aknās.

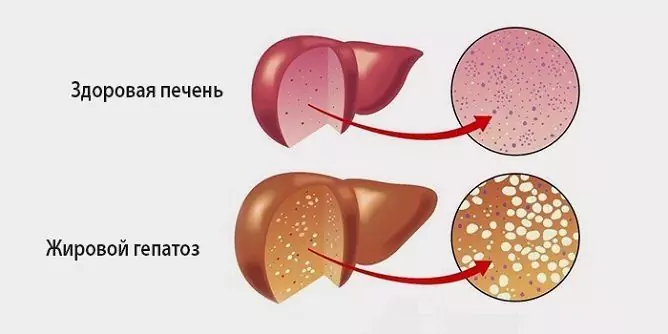
Distrofiskas izmaiņas aknās ar taukainu hepatozi
Cēloņi un riska faktori
Ir daudz iemeslu, kas var izraisīt hepatozes attīstību. Tie ir sadalīti divās grupās: iedzimta un ārēja (eksogēna). Hepatīts ir saistīts ar ģenētiski noteiktiem bilirubīna un žultsskābju metabolisma traucējumiem aknās. Šāda veida patoloģijas ietver:
- Rotora sindroms;
- Dabina-Džonsona sindroms;
- Lūsijas-Driskollas sindroms;
- Kriglera-Najāra sindroms;
- Gilberta slimība.
Šo slimību patoģenēze ir saistīta ar iedzimtu fermentu sintēzes defektu, kas ir atbildīgs par bilirubīna saistīšanu, transportēšanu un izdalīšanos.
Ārējie hepatozes attīstības cēloņi ir slimības, kurām ir toksiska ietekme uz aknām (aptaukošanās, cukura diabēts, vairogdziedzera patoloģija), pārmērīga alkohola lietošana, saindēšanās (indīgas sēnes, dažas zāles, organofosfāta indes).

Cukura diabēts kombinācijā ar aptaukošanos izraisa tauku aknu hepatozi
Slimības formas
Atkarībā no iemesliem, kas tos izraisīja, hepatoze tiek sadalīta vairākos veidos:
- Alkohola tauku hepatoze. Pēc vīrusu hepatīta to uzskata par otro svarīgāko aknu slimību. Tās izpausmju smagumu nosaka alkoholisko dzērienu patēriņa ilgums un to daudzums, savukārt kvalitāte praktiski neietekmē slimības gaitu. Šīs formas iezīme ir tāda, ka alkohola noraidīšana var izraisīt aknu hepatozes klīnisko izpausmju un morfoloģisko izmaiņu regresiju.
- Bezalkoholiskā tauku hepatoze. Patoģenēzē galvenā loma ir hepatocītu nekrozei (nāvei) ar to turpmāku aizstāšanu ar taukaudiem (taukaudiem). Slimība ir plaši izplatīta - starp visām hroniskām aknu patoloģijām tā ir 10%. Visbiežāk bezalkoholiskā tauku aknu hepatoze ir asimptomātiska un tikai retos gadījumos izraisa portāla hipertensiju, aknu mazspēju un cirozi.
- Toksiska hepatoze. Tas rodas dažu ķīmisko savienojumu (fosfora organisko indu, šķīdinātāju, smago metālu sāļu) vai dabiskas izcelsmes toksīnu (bāla krupja izkārnījumi, līnijas) iedarbības rezultātā uz ķermeni. Toksiskajai hepatozei ir dažādi klīniskās gaitas varianti, un tās atšķiras arī ar morfoloģiskām izmaiņām aknu audos. Indu hepatotoksiskā iedarbība tiek pastiprināta pret alkoholismu, nopietnām vispārējām slimībām, olbaltumvielu badu, vīrusu hepatītu.
- Iedzimta hepatoze. To novēro 2-5% iedzīvotāju. Vairumā gadījumu tas norit labvēlīgi un neizraisa izteiktas morfoloģiskas izmaiņas aknu šūnās, ja pacienti ievēro pareizas uztura un veselīga dzīvesveida principus. Visizplatītākā iedzimtas hepatozes forma ir Gilberta slimība (nekonjugēta bezhemolītiska iedzimta hiperbilirubinēmija), ko parasti diagnosticē jauniem un pusmūža vīriešiem. Ārējie faktori (anabolisko steroīdu un virknes antibiotiku lietošana, alkohola lietošana, stress, ievērojamas fiziskās aktivitātes, smagas infekcijas slimības, operācijas, mazkaloriju diēta) var izraisīt iedzimtu hepatozes formu krīzes attīstību.

Hepatozes forma ir saistīta ar cēloni, kas izraisīja slimību
Simptomi
Dažādu hepatozes formu klīniskie attēli atšķiras.
Ar toksisku hepatozi simptomi ir izteikti:
- augsta ķermeņa temperatūra;
- sklēras un ādas ikteriska krāsošana;
- dispepsija (slikta dūša, rūgtums mutē, atraugas, vēdera uzpūšanās, izkārnījumu traucējumi);
- sāpes epigastrālajā reģionā vai labajā hipohondrijā;
- ievērojams urīna aptumšojums.
Taukskābju hepatozes simptomi ir daudz mazāk izteikti:
- neregulāra dzelte;
- caureja;
- dažreiz slikta dūša;
- periodiskas vilkšanas vai sāpošas sāpes vēdera labajā augšējā kvadrantā.
Gilberta slimības klīnisko ainu raksturo:
- trulas sāpošas sāpes vēdera labajā pusē;
- mērena hepatomegālija.
Interiktālajā periodā šie simptomi tiek atklāti apmēram 75% pacientu, bet uzbrukuma laikā - kopumā; turklāt attīstās dzelte.

Ar hepatozi attīstās dzelte
Reta hepatozes forma ir Crigler-Nayyar sindroms. Pirmie tā simptomi ir pamanāmi jau jaundzimušo periodā. Sindromam ir divu veidu klīniskā gaita. Pirmo raksturo augsta hiperbilirubinēmija, kas izraisa ātru toksisku kaitējumu centrālajai nervu sistēmai un bērna nāvi. Otrais veids ir labvēlīgāks un izpaužas ar mērenu dzelti.
Ļoti retas iedzimtas hepatozes formas:
- Rotora sindroms - izpaužas ar sklēras dzeltenumu, ko var saasināt, lietojot noteiktus medikamentus;
- Dabina-Džonsona sindroms - ko raksturo traucēta žults sekrēcija, sklēras ikteriska krāsošana, ko pastiprina hormonālā kontracepcija;
- Lūsijas-Driskollas sindroms - dzeltenuma parādīšanās ir saistīta ar zīdīšanu, bērna nodošana mākslīgai barošanai novērš aknu patoloģijas klīniskās izpausmes.
Diagnostika
Hepatozes diagnostika tiek veikta, izslēdzot citas aknu slimības. Antivielām pret vīrusu hepatītu vai antigēniem tiek noteikts laboratorijas asins tests. Lai novērtētu aknu funkcionālās spējas, tiek veikts bioķīmiskais asins tests, tiek veikta koagulogramma, tiek pārbaudīts urīns un izkārnījumi, lai noteiktu žults pigmentu saturu.

Aknu ultraskaņa atklāj struktūras un morfoloģiskās izmaiņas orgānā
Informatīva diagnostikas metode primārajā posmā tiek uzskatīta par ultraskaņu, kas ļauj identificēt un novērtēt strukturālās un morfoloģiskās izmaiņas aknu audos. Lai detalizētāk izpētītu atklātās izmaiņas, tiek veikta vēdera orgānu multispirālā datortomogrāfija (MSCT) vai aknu magnētiskās rezonanses attēlveidošana. Ja tiek konstatētas izmaiņas, kas nav iekaisuma raksturs aknās, un tauku nogulsnes, ieteicams veikt punkcijas biopsiju, kam seko iegūtā audu parauga histoloģiskā analīze.
Ja jums ir aizdomas par Gilberta slimību, tiek veikti šādi provokatīvi testi:
- Pārbaude ar nikotīnskābi. Pirms pētījuma sākuma tiek noteikts bilirubīna saturs asinīs. Pēc tam nikotīnskābi injicē intravenozi. Pēc 5 stundām atkārtojiet bilirubīna noteikšanu asins serumā. Tās pieaugums par vairāk nekā 25% apstiprina diagnozi.
- Paraugs ar zemu kaloriju diētu. Sākotnējais bilirubīna līmenis tiek noteikts asins serumā, pēc tam 48 stundas tiek noteikta diēta ar ievērojamu kaloriju ierobežojumu, pēc tam asinis atkal tiek pārbaudītas par bilirubīna saturu. Diagnozes apstiprināšana ir bilirubīna koncentrācijas palielināšanās par vairāk nekā 50%.
Ārstēšana
Vairumā gadījumu hepatozi ārstē ambulatori. Tikai ar ievērojami izteiktu krīzi var būt nepieciešama pacienta hospitalizācija gastroenteroloģijas nodaļā.
Ar bezalkoholisko tauku hepatozi ieteicams lietot diētu un vingrojumu terapiju. Uztura laikā tauki un ogļhidrāti ir ierobežoti, un palielinās olbaltumvielu īpatsvars. Kombinācijā ar mērenām fiziskām aktivitātēm šāda uztura palīdz pakāpeniski samazināt ķermeņa taukus, arī aknās. Pilnīgi jāatsakās no alkoholisko dzērienu lietošanas - tas ir galvenais efektīvas ārstēšanas nosacījums. Narkotiku terapija pret bezalkoholisko taukaino hepatozi balstās uz hepatoprotektoru un membrānas stabilizatoru lietošanu.

Neaizstājams nosacījums veiksmīgai hepatozes ārstēšanai ir alkohola aizliegums
Ar iedzimtu hepatozi pacientiem ieteicams ievērot veselīgu dzīvesveidu un pareizu uzturu, izvairīties no ievērojamas fiziskas slodzes. Vitamīnu terapijas kursi tiek parādīti katru gadu rudenī un pavasarī.
Ar Gilberta slimību pacientiem nav nepieciešama farmakoterapija, kuras mērķis ir pazemināt bilirubīna līmeni serumā. Vairumā gadījumu līdz 50 gadu vecumam hiperbilirubinēmija izzūd pati.
I tipa Crigler-Nayyar sindroma ārstēšana sastāv no aizstājošas asins pārliešanas un fototerapijas. II tipa gadījumā tiek nozīmēti bilirubīna līmeni pazeminoši medikamenti un mērena fototerapija.
Lūsijas-Driskollas sindroma ārstēšana sastāv no zīdīšanas atcelšanas un bērna pārejas uz mākslīgo maisījumu.
Iespējamās komplikācijas un sekas
Vairumā gadījumu hepatoze nav saistīta ar nopietnu komplikāciju attīstību. Izņēmums ir Crigler-Nayyar sindroma I tips - bērni, kas cieš no tā, mirst pirmajos dzīves gados.
Prognoze
Prognoze ir labvēlīga. Likvidējot izraisītāju, hepatoze var turpināties ilgu laiku, neradot nopietnas morfoloģiskas un strukturālas izmaiņas aknās.
Profilakse
Iegūtās hepatozes profilakse ietver šādus pasākumus:
- izvairīšanās no alkohola pārmērīgas lietošanas;
- sabalansēta diēta;
- veselīga dzīvesveida saglabāšana;
- atteikums lietot medikamentus bez ārsta receptes;
- uzmanīgi rīkoties ar toksiskām vielām.
Iedzimtas hepatozes profilakse nav izstrādāta. Ja kāds no laulātajiem cieš no šīs patoloģijas vai tā tika novērota kādā no radiniekiem, tad grūtniecības plānošanas stadijā precētiem pāriem ieteicams veikt medicīnisko ģenētisko konsultāciju.
YouTube videoklips, kas saistīts ar rakstu:

Elena Minkina Ārsts anesteziologs-reanimatologs Par autoru
Izglītība: beidzis Taškentas Valsts medicīnas institūtu, specializējoties vispārējā medicīnā 1991. gadā. Atkārtoti nokārtoti kvalifikācijas celšanas kursi.
Darba pieredze: pilsētas dzemdību kompleksa anesteziologs-reanimatologs, hemodialīzes nodaļas reanimatologs.
Informācija ir vispārināta un sniegta tikai informatīviem nolūkiem. Pēc pirmajām slimības pazīmēm apmeklējiet ārstu. Pašārstēšanās ir bīstama veselībai!