- Autors Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Pēdējoreiz modificēts 2025-11-02 20:14.
Ļaundabīgs audzējs
Raksta saturs:
- Cēloņi un riska faktori
- Slimības formas
- Grādi
- Simptomi
- Diagnostika
- Ārstēšana
- Iespējamās komplikācijas un sekas
- Prognoze
- Profilakse
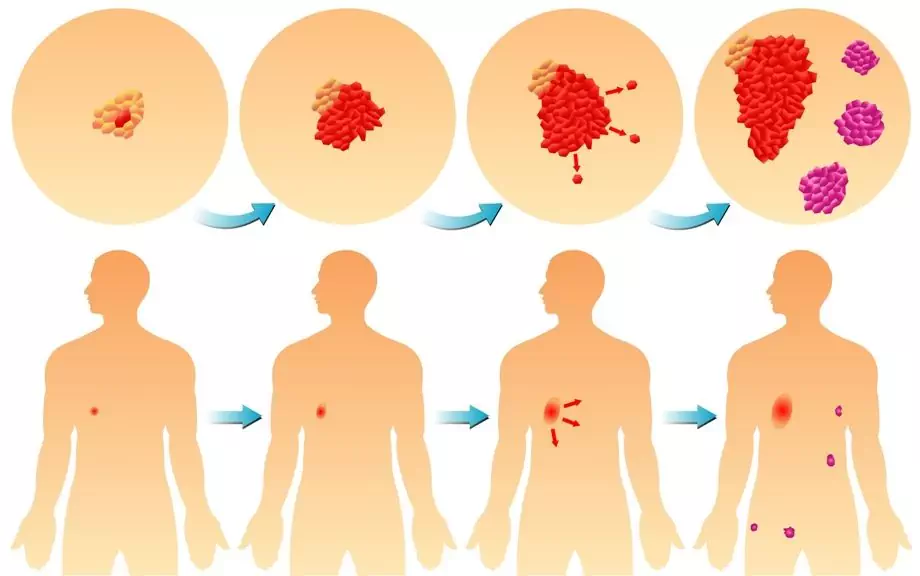
Ļaundabīgs audzējs ir autonoms patoloģisks progresējošs process, kas nav paredzēts ķermeņa uzbūves un darbības plānā, un ir nekontrolēta šūnu pavairošana, kas izceļas ar spēju kolonizēt apkārtējos audus un metastāzes.

Ļaundabīga audzēja attīstība
Ļaundabīgu jaunveidojumu raksturo netipisms, tas ir, normālu audu īpašību zudums. Netipisms tiek novērots dažādos līmeņos: bioķīmiskais (mainītie vielmaiņas procesi), antigēns (sava veida antigēnu kopums, kas nav raksturīgs normālām šūnām un audiem), morfoloģisks (raksturīga struktūra) utt.
Pati ļaundabīgā audzēja definīcija satur ideju par ievērojamu (dažreiz letālu) kaitējumu cilvēka ķermenim. Terminu "vēzis" ļaundabīga audzēja apzīmēšanai pirmo reizi izmantoja Hipokrāts (sengrieķu καρκίνο «-" krabis "," vēzis ") augošās neoplazmas ārējās līdzības dēļ ar vēzi, kas izpletis nagus. Viņš arī aprakstīja pirmos audzējus un izteica pieņēmumu par to pilnīgu noņemšanas nepieciešamību ar piekļuvi.
Vairāk nekā 10 miljoniem cilvēku visā pasaulē katru gadu tiek diagnosticēti ļaundabīgi audzēji; mirstības struktūrā šīs slimības ir otrajā vietā pēc sirds un asinsvadu patoloģijām. Visizplatītākā vēža forma ir plaušu vēzis, kam seko krūts vēzis.
Krievijā gada saslimstība ir aptuveni 500 tūkstoši cilvēku, apmēram 3 miljoni pacientu (aptuveni 2% iedzīvotāju) ir reģistrēti ļaundabīgu jaunveidojumu gadījumā. Pēdējās desmitgadēs ir bijusi skaidra tendence uz onkoloģisko slimību skaita pieaugumu.
Cēloņi un riska faktori
Ir vairākas teorijas par ļaundabīgo audzēju attīstības cēloņiem un mehānismiem:
- fizikāli ķīmiskā (Virčova teorija);
- dizontogenētisks (Kongheim);
- vīrusu ģenētika (Zilber);
- imunoloģisks (Burnet);
- polietioloģisks (Petrova).
Fizikāli ķīmiskā teorija izskaidro ļaundabīgo audzēju attīstību dažādu ekso- un endogēno kancerogēnu ietekmes uz ķermeni, sistemātiskas traumas rezultātā. Vislielāko kancerogēno aktivitāti piemīt agresīvām ķīmiskām vielām, jonizējošajam starojumam, dažiem tā paša metabolisma produktiem (triptofāna un tirozīna metabolītiem), ultravioletajam starojumam, tabakas dūmu sastāvdaļām, aflatoksīniem utt. Šo vielu ietekme uz šūnu noteiktās devās izraisa tās ģenētiskā aparāta bojājumus un ļaundabīga transformācija. Iespējama ļaundabīgu audzēju attīstība pastāvīgas berzes un pastāvīgas traumas vietās.
Ļaundabīgo audzēju attīstības disontogenētisko modeli (embriju rudimentu teorija) vispirms ierosināja Ju F. F. Kongheims. Tas nozīmē šūnu un audu malformāciju rašanos embrija periodā, kas tālāk noved pie netipisku šūnu, kas veido audzējus, aktīvas pavairošanas. Saskaņā ar šo teoriju embriogenēzes laikā dažās ķermeņa daļās tiek izveidots pārmērīgs šūnu skaits, kas ir neaktīvā stāvoklī "kā nevajadzīgas". Latentajām šūnu formācijām ir ievērojams augšanas potenciāls, kas raksturīgs embrija audiem, kas izskaidro aktīvo ļaundabīgo augšanu situācijā, kad nejauši aktivizējas neaktīvās struktūras.
Vīrusu ģenētiskā teorija audzēju attīstībā piešķir vadošo lomu onkogēno vīrusu iedarbībai, kas ietver, piemēram, herpes vīrusus (ieskaitot Epšteina-Barra vīrusus), papilomas vīrusus, hepatīta vīrusus, cilvēka imūndeficīta vīrusus, T-šūnu leikēmijas vīrusu utt. daļiņas normālas šūnas iekšienē, to ģenētiskie aparāti tiek apvienoti. Saimniekšūna sāk darboties kā vīrusa sastāvdaļu savācēja, ražojot elementus, kas nepieciešami tās vitālajai darbībai. Šajā brīdī bieži notiek normālu ķermeņa šūnu ļaundabīga deģenerācija, tiek aktivizēta nekontrolēta šūnu proliferācija; vīrusa klātbūtnei vairs nav izšķirošas nozīmes kancerogenezē, un process kļūst neatgriezenisks.

Saskaņā ar vīrusu ģenētisko teoriju ļaundabīgi audzēji rodas onkogēno vīrusu ietekmē
Bērnetas imunoloģiskā teorija ļaundabīgu audzēju veidošanos sauc par provokatoru kā imūnsistēmas darbības traucējumu (imunoloģiskās uzraudzības bojājums), kurā tā zaudē spēju atpazīt un iznīcināt izmainītās netipiskās šūnas, kas noved pie to ātras nekontrolētas augšanas.
Polietioloģiskā pieeja ļaundabīgo audzēju attīstības izskaidrošanai paredz daudzu provocējošu faktoru kopīgu iedarbību uz normālām ķermeņa struktūrām, kas izraisa to bojājumus un turpmāku deģenerāciju.
Ietekmes provocēšanas rezultātā rodas pretvēža dabiskās aizsardzības sistēmas kļūme, kuras darbību nodrošina šādas sastāvdaļas:
- antikarcinogēns mehānisms, kas atbild par potenciāli bīstamu aģentu neitralizāciju;
- anti-transformācijas mehānisms, kas novērš normālu šūnu un audu ļaundabīgu deģenerāciju;
- anticelulārais mehānisms, kas sastāv no ļaundabīgu šūnu un normālu ķermeņa šūnu savlaicīgas noņemšanas, kas ir pārcietušas ļaundabīgu audzēju.
Pretaudzēju aizsardzības sistēmas bojājumu vai pārmērīgas provocējošu faktoru iedarbības rezultātā veidojas ļaundabīgi jaunveidojumi.
Slimības formas
Atkarībā no audiem, no kuriem rodas audzējs, izšķir šādas ļaundabīgu jaunveidojumu formas:
- epitēlija orgāns-nespecifisks (epitēlija audu netipiskas lokalizācijas vietās);
- epitēlija orgāniem raksturīgi (ekso- un endokrīnie dziedzeri, ķermeņa integritāti);
- mezenhimāls;
- melanīnu veidojošie audi;
- nervu sistēma un smadzeņu un muguras smadzeņu membrānas;
- hematopoētiskie un limfātiskie audi (hemoblastoze);
- veidojas no embrija audiem.
Audzēju veidi atbilstoši sākotnējo šūnu tipiem:
- karcinoma (pats vēzis) - epitēlija šūnas;
- melanoma - melanocīti;
- sarkoma - saistaudu šūnas;
- leikēmija - asinis veidojošās kaulu smadzeņu šūnas;
- limfoma - limfātiskās šūnas;
- teratoma - gonocīti;
- glioma - neiroglijas šūnas;
- koriokarcinoma - trofoblasta šūnas.

Sieviešu un vīriešu izplatītie ļaundabīgo audzēju veidi
Pats vēža veids (karcinoma) tiek izdalīts atkarībā no epitēlija audu veida, no kura tas rodas, un strukturālajām iezīmēm:
- plakanšūnu (bez keratinizācijas, ar keratinizāciju);
- adenokarcinoma;
- vēzis in situ (in situ);
- ciets (trabekulārs);
- šķiedrains;
- medulārs;
- gļotains;
- maza šūna.
Pēc morfoloģiskajām īpašībām:
- diferencēts vēzis (lēnām progresējošs, metastāze attīstās lēni);
- nediferencēts (strauji attīstās, dod plaši izplatītas metastāzes).
Runājot par patoloģisko perēkļu skaitu, jaunveidojumi var būt vien- un daudzcentri (attiecīgi viens vai vairāki primārie perēkļi).
Atkarībā no orgānu lūmenu augšanas īpašībām ļaundabīgi audzēji ir:
- ekspansīvs (eksofītiska augšana), kad jaunveidojums izaug orgāna lūmenā;
- infiltrējošs (endofītu augšana) - šajā gadījumā audzējs izaug orgāna sienā vai apkārtējos audos.
Grādi
Saskaņā ar procesa apjomu metastāžu klātbūtne vai trūkums, limfmezglu iesaistīšanās, ļaundabīgi jaunveidojumi tiek klasificēti pēc TNM sistēmas (audzējs - "audzējs", mezgls - "mezgli", metastāze - "metastāzes").
Galvenā fokusa attīstības pakāpi apzīmē kā T (audzējs) ar atbilstošo indeksu:
- T ir vai T 0 - tā sauktais vēzis in situ (vēzis in situ), kad izmainītās šūnas atrodas intraepiteliāli, neiebraucot pamatā esošajos audos;
- T 1-4 - ļaundabīga audzēja attīstības pakāpe, attiecīgi no vismazāk izteiktās (T 1) līdz maksimālajai (T 4).

Reģionālo limfmezglu iesaistīšana patoloģiskajā procesā (lokālā metastāze) tiek apzīmēta kā N (nodulus):
- N x - netika veikta tuvējo limfmezglu pārbaude;
- N 0 - pārbaudot reģionālos limfmezglus, izmaiņas netika konstatētas;
- N 1 - pētījums apstiprināja metastāzi tuvējos limfmezglos.
Metastāžu klātbūtne - M (metastāze) - norāda uz citu orgānu iesaistīšanos, blakus esošo audu un tālu limfmezglu bojājumiem:
- M x - netika veikta tālu metastāžu noteikšana;
- M 0 - tālās metastāzes netika atklātas;
- M 1 - tiek apstiprināta attāla metastāze.
Simptomi
Ļaundabīgi jaunveidojumi uz ķermeni iedarbojas daudzkārtīgi - gan lokāli, gan sistēmiski. Vietējās negatīvās sekas ir blakus esošo audu struktūru, asinsvadu un nervu stumbru, limfmezglu saspiešana ar augošu audzēju. Sistēmiskā iedarbība izpaužas kā vispārēja intoksikācija ar sabrukšanas produktiem, ķermeņa resursu izsīkšana līdz kaheksijai, visa veida vielmaiņas pārkāpums.
Vietējās pazīmes, kas bieži norāda uz ļaundabīga audzēja klātbūtni, ir dažādas un atšķiras atkarībā no attiecīgā orgāna:
- neparasts asimetrisks pietūkums, sacietējums;
- asiņošana;
- klepus;
- hemoptīze;
- dispepsijas traucējumi;
- balss aizsmakums;
- sistemātiskas sāpes;
- spontāns molu, dzimumzīmju lieluma un krāsas pieaugums; utt.

Neparasts asimetrisks pietūkums var liecināt par ļaundabīgu audzēju
Vispārīgas nespecifiskas pazīmes:
- pēkšņa depresija vai pilnīgs apetītes zudums;
- pakāpeniska ķermeņa svara samazināšanās ar nemainītu uztura stereotipu;
- neiecietība pret gaļas ēdienu, garšas sagrozīšana;
- astenizācija;
- režīma "miegs - nomods" pārkāpumi (miegainība dienā, bezmiegs naktī);
- samazināta veiktspēja;
- svīšana;
- neiecietība pret parasto fizisko aktivitāti; utt.
Diagnostika
Ļaundabīgo audzēju diagnosticēšanai un lokālas un tālas metastāzes noteikšanai tiek izmantots viss pētījumu metožu klāsts, atkarībā no paredzamās neoplazmas lokalizācijas (laboratorijas testi, rentgena un ultraskaņas pētījumi, aprēķinātā un magnētiskās rezonanses attēlveidošana, endoskopiskās metodes utt.).

Ļaundabīgo audzēju diagnosticēšanai tiek izmantots plašs pētījumu klāsts
Galīgā diagnoze tiek noteikta pēc biopsijas - šūnu vai audu fragmentu savākšanas -, kam seko iegūtā materiāla histoloģiska vai citoloģiska izmeklēšana. Netipisku šūnu klātbūtne testa paraugā norāda uz ļaundabīgu procesu.
Ārstēšana
Ļaundabīga audzēja ārstēšanas taktiku nosaka atkarībā no tā atrašanās vietas, lieluma, ļaundabīgā audzēja pakāpes, metastāžu klātbūtnes, citu orgānu un audu iesaistīšanās un citiem kritērijiem.
Konservatīvās terapijas metodes:
- ķīmijterapijas efekts (ļaundabīgo šūnu nekontrolētas proliferācijas zāļu nomākšana vai to tieša iznīcināšana, mikrometastāžu iznīcināšana);
- imūnstimulācija;
- staru terapija (ietekme uz audzēju ar rentgena un γ stariem);
- krioterapija (ietekme uz netipiskām šūnām ar zemu temperatūru);
- fotodinamiskā terapija;
- eksperimentālās ietekmes metodes, kuru novērtēšanai nav savākta pietiekama pierādījumu bāze.
Vairākos gadījumos papildus norādītajām iedarbības metodēm ir norādīta ļaundabīga audzēja ķirurģiska izgriešana ar blakus esošajiem audiem, limfmezgliem, tālu metastāžu ķirurģiska noņemšana.

Ķīmijterapija ir viena no ļaundabīgo audzēju ārstēšanas metodēm
Ja pacients atrodas slimības beigu stadijā, tiek noteikta tā sauktā paliatīvā ārstēšana - terapija, kuras mērķis ir mazināt neārstējamā pacienta ciešanas (piemēram, narkotiskie pretsāpju līdzekļi, miega zāles).
Iespējamās komplikācijas un sekas
Ļaundabīgu audzēju komplikācijas var būt:
- asiņošana;
- dīgtspēja kaimiņu orgānos ar to bojājumiem;
- nekontrolēta strauja progresēšana;
- metastāze;
- atkārtošanās;
- letāls iznākums.
Prognoze
Pacientu, kuri ir ļaundabīgu audzēju nesēji, prognoze ir atkarīga no daudziem faktoriem:
- patoloģiskā procesa lokalizācija;
- pacienta vecums;
- posmi;
- metastāžu klātbūtne;
- audzēja augšanas struktūras un formas;
- operācijas apjoms un metode.
Piecu gadu izdzīvošanas rādītājs pacientiem ar noteiktu slimības veidu ir ļoti individuāls un parasti svārstās no 90 līdz 10% atkarībā no uzskaitītajiem faktoriem. Prognozē visnelabvēlīgākie ir plaušu vēzis, kuņģa vēzis, krūts vēzis, "labvēlīgāki" - vēzis in situ. Nediferencēts vēzis ir agresīvāks, pakļauts aktīvai metastāzei (salīdzinājumā ar diferencētu).
Profilakse
Preventīvie pasākumi ir šādi:
- Saskares ar kancerogēniem likvidēšana vai samazināšana līdz minimumam.
- Periodiski profilaktiski izmeklējumi ar audzēja marķieru noteikšanu.
- Dzīvesveida modifikācija.
YouTube videoklips, kas saistīts ar rakstu:

Oļesja Smoļņakova Terapija, klīniskā farmakoloģija un farmakoterapija Par autoru
Izglītība: augstākā, 2004. gads (GOU VPO "Kurskas Valsts medicīnas universitāte"), specialitāte "Vispārējā medicīna", kvalifikācija "Doktors". 2008.-2012 - KSMU Klīniskās farmakoloģijas katedras aspirants, medicīnas zinātņu kandidāts (2013, specialitāte "Farmakoloģija, klīniskā farmakoloģija"). 2014. - 2015 - profesionālā pārkvalifikācija, specialitāte "Vadība izglītībā", FSBEI HPE "KSU".
Informācija ir vispārināta un sniegta tikai informatīviem nolūkiem. Pēc pirmajām slimības pazīmēm apmeklējiet ārstu. Pašārstēšanās ir bīstama veselībai!